UNIVERSITA' DEGLI STUDI DI TORINO
FACOLTA' DI MEDICINA E CHIRURGIA
TESI DI LAUREA
I RICOVERI
NEGLI OSPEDALI PSICHIATRICI
DI TORINO DAL 1952 AL 1965
RELATORE Chiar.m° Prof. Pier Maria Furlan
CANDIDATO Samuele Manfrinati
INDICE
Introduzione pag. 1
Metodologia pag. 4
Cenni storici e legislativi pag. 8
Gli Ospedali Psichiatrici di Torino pag. 12
1. GLI INGRESSI
1.1. La popolazione pag. 16
1.2. Il bacino d'utenza pag. 25
1.3. L'età pag. 34
1.4. Lo stato civile pag. 43
1.5. Le attività lavorative pag. 46
2.1. Le ordinanze pag. 56
2.2. Le diagnosi pag. 64
2.2.1. I non competenti di ricovero pag. 69
2.2.2. Gli uomini pag. 71
2.2.3. Le donne pag. 73
2.2.4. Considerazioni generali pag. 74
2.3. Il periodo di degenza pag. 78
2.4. Le terapie pag. 83
3. LE DIMISSIONI
3.1. La fine del ricovero 3.2. I decessi
4. LE STORIE
4.1. Quando una medaglia ha più di due facce 4.2. Le cartelle cliniche
5. LE CONCLUSIONI
5.1. Considerazioni conclusive 5.2. Conclusioni BIBLIOGRAFIA
INTRODUZIONE
Sono ormai passati più di vent'anni da quel 1978 che ha visto nascere in Italia la Legge 180, la cosiddetta "Legge Basaglia", una legge che ha cambiato radicalmente il rapporto degli operatori e soprattutto dell'opinione pubblica nei confronti della malattia mentale. Una legge che però ha dovuto aspettare molti anni per poter essere realmente attuata. Anche se, è utile ricordarlo, molto lavoro è rimasto ancora da fare, non tanto per quanto riguarda la chiusura dei manicomi, che è ormai stata completata, quanto per la creazione di tutte quelle strutture che i manicomi hanno sostituito: la cosiddetta "rete dei servizi". Una serie di strutture deputate alla diagnosi, alla cura e soprattutto, e questa è una grossa novità della Legge 180, al reinserimento dei pazienti psichiatrici nel tessuto sociale.
La legge 180, ha sancito la definitiva chiusura di quei manicomi che fino ad allora erano stati l'unico luogo effettivamente previsto per la diagnosi e la cura delle patologie psichiatriche ma, come avremo modo di vedere, non solo di quelle.
In questi venti anni il
dibattito sulla psichiatria e sui manicomi è spesso rimbalzato tra gli operatori
del settore, i politici e l'opinione pubblica. In questi anni si è così creata
una "certa idea" del manicomio, idea che risulta essere ormai ben radicata
nell'immaginario collettivo. Il manicomio viene visto come un luogo molto più
simile ad un girone infernale che ad un ospedale, dove il confine tra terapia e
sevizie era così sottile da essere, a volte, addirittura impercettibile, e dove
la dignità umana era calpestata fino ad essere totalmente annullata. Ancora oggi
possiamo leggere sui
giornali articoli in cui riaffiorano storie di ex pazienti psichiatrici che
vengono strumentalizzate per scopi più o meno propagandistici; articoli in cui
il manicomio viene sempre descritto a tinte fosche, avvolto da un alone di
mistero misto a terrore, quasi un luogo da romanzo gotico, e la figura degli
psichiatri ricorda da vicino quella dei più feroci inquisitori medievali.![]()
Ma che cosa erano e cosa hanno rappresentato realmente i manicomi sembra che non interessi a nessuno. Per quale motivo sono nati, chi li ha voluti e soprattutto chi ha permesso che rimanessero in funzione per più di duecento anni?
Lo scopo di questa ricerca non è quello di osannare le strutture e la cultura manicomiale, non si vuole fare del revisionismo su di un argomento così delicato e complesso. Questo lavoro nasce con l'intenzione di riesaminare un passato, in questo caso molto recente, della nostra storia. Un passato prossimo della psichiatria, scienza giovane, che ha anche bisogno di conoscere la propria storia, ha anche bisogno di comprendere le proprie origini per poter fornire un servizio sempre più efficace e produttivo.
A parlare di manicomi in ambienti psichiatrici si avverte sempre, specie tra le nuove generazioni, un certo imbarazzo, quasi vergogna. Come si volesse nascondere il proverbiale "scheletro nell'armadio". Ma esaminando i dati che abbiamo raccolto ci siamo accorti che non ci sono scheletri nell'armadio, che non ci sono tutte quelle zone d'ombra che si vogliono far credere. Certo la ricerca è limitata ad un periodo ben definito e particolare della nostra storia recente, e nessuno si illude che questi dati possano dare un quadro completo e veritiero di ciò che succedeva all'interno di tutti i reparti..Ci siamo però accorti che molti stereotipi sui manicomi risultavano infondati o quanto meno si ridimensionavano. Soprattutto ci siamo accorti che i manicomi svolgevano una funzione non sostituibile per le conoscenze e le possibilità del tempo, una funzione insostituibile fino a quando non sono state create delle strutture alternative. Con questa ricerca non si vuole avere la presunzione di riscrivere la storia, si vuole solo portare un piccolo contributo per una più corretta conoscenza delle nostre origini e restituire un po' di dignità a quelle persone che, in buona fede, hanno vissuto e lavorato nei manicomi per tanti anni.
METODOLOGIA
Sono stati presi in considerazione tutti i pazienti "entrati" negli Ospedali Psichiatrici di Torino nei mesi di giugno degli anni compresi tra il 1952 e il 1965. Di questi abbiamo considerato i dati anagrafici, luogo e data di nascita, lo stato civile, l'attività lavorativa, la diagnosi all'ingresso, le modalità d'ingresso, il periodo di degenza, il luogo di ricovero, la causa di dimissione e, ove presenti, le eventuali cause di decesso.
Sono quindi stati esaminati i dati di 2054 pazienti e più precisamente 1127 uomini e 1033 donne dei quali 90 cosiddetti "recidivi".
Per semplicità i dati relativi a questi ultimi sono trattati separatamente. Ne segue quindi che i pazienti considerati risultano essere 1964 dei quali 1053 uomini 911 donne. I recidivi sono invece 90 dei quali 35 uomini e 55 donne.
La scelta di questi anni è
dettata da una duplice esigenza. Innanzitutto si tratta di un periodo
sufficientemente lungo di cui possiamo avere dati omogenei. Un ostacolo alle
ricerche storiche sui manicomi di Torino è dovuto all'incompletezza di molto
materiale documentale. Dopo la chiusura di Torino (1973) e la principale
dismissione di Collegno, la gran parte del materiale è stata abbandonata,
trascurata, è andata perduta, quando non è stata distrutta per motivi
ideologici. E' solo grazie_% all'intervento di poche persone volenterose che si
è potuta recuperare una gran parte della documentazione amministrativa e non, ed
ora è stato possibile allestire una fornita biblioteca e un altrettanto
importante archivio che si trovano all'interno di uno degli ex padiglioni del
manicomio di Collegno.![]()
L'altro motivo che ha determinato questa scelta è da ricercarsi nel periodo storico in cui questi quattordici anni si collocano. Sono già passati, infatti, alcuni anni dall'ultimo conflitto mondiale che sappiamo essere stato vissuto in tutta la sua drammaticità anche in quel "mondo a parte" che poteva essere il manicomio. Basti pensare che l'ospedale di Collegno fu più volte bersaglio di colpi di artiglieria e di bombardamenti, tanto che parte dei degenti fu fatta sfollare nel 1942.
Possiamo affermare quindi che nel 1952 molte ferite inflitte dalla guerra si sono già rimarginate, siamo alla soglia del "boom economico", delle grandi migrazioni dal Sud e dal Polesine verso le industrie del Nord-Ovest, che come vedremo comporteranno importanti modificazioni nella popolazione manicomiale.
Il 1952 è anche una data significativa dal punto di vista medico e psichiatrico. In primo luogo è la data di uscita del DSM-I che fornisce un criterio unitario per la diagnostica, è poi anche la data di introduzione in commercio della Clorpromazina che aprirà la strada agli psicofarmaci della serie neurolettica.
Nel 1965 invece, ed è forse questo l'aspetto che più ci interessa, siamo all'alba dei primi dibattiti critici di un certo rilievo, anche come impatto sociale, contro i manicomi; a partire da questi anni, infatti, e poi di seguito nel 1968 e negli anni '70, cominciano a levarsi delle "voci contro", ma soprattutto ci sono quelli che, come Francesco Basaglia, direttore dell'Ospedale Psichiatrico di Trieste, cominciano a pensare alle "alternative".
In conclusione ricordo che i dati relativi ai pazienti "recidivi" sono stati separati dagli altri e non verranno considerati. Rimando al capitolo relativo agli ingressi la spiegazione di questa scelta e alcuni chiarimenti sull'identità di questi pazienti.
Per quanto riguarda
la popolazione studiata i valori vengono spesso paragonati a quelli della
popolazione residente nel Piemonte e nella Valle d'Aosta secondo i dati rilevati
nel censimento dell'anno 1961. Si è preso questo censimento come riferimento
essendo quello più "centrale" rispetto all'ambito di questa ricerca.![]()
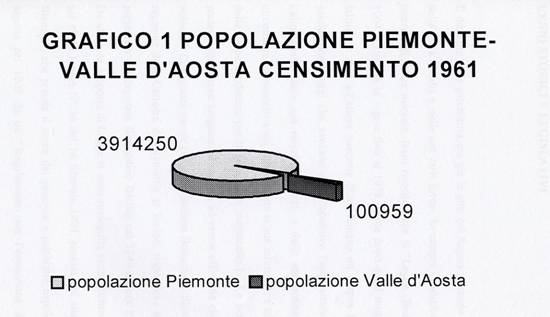
Per comodità non si fa distinzione tra i dati che si riferiscono alle due regioni ma sono stati considerati insieme tenendo presente che corrispondono al bacino d'utenza degli Ospedali Psichiatrici torinesi e che la popolazione della Valle d'Aosta nel 1961 rappresentava solamente il 2,51% del totale come si può vedere nel grafico 1.
Per concludere vorrei precisare che la scelta del mese di giugno come mese campione è stata fatta in modo casuale. Ho poi verificato, successivamente, che il numero di pazienti è sempre superiore alla media annuale tranne che in due casi in cui è inferiore di poche unità.
CENNI STORICI E LEGISLATIVI
Il dibattito sulla psichiatria era già in atto nel Regno Sabaudo da alcuni anni prima della unità d'Italia e, nelle sue varie forme, ha sempre condizionato la legislazione in materia di salute mentale. Basti ricordare che la "Legge Bianchi" promulgata nel 1904, e rimasta in vigore fino al 1978, nasce dopo quasi mezzo secolo di tentativi falliti per dare all'allora nascente Stato Italiano un corpus legislativo in materia psichiatrica. Leggi che avevano come obiettivo "sequestrare il mentecatto, ossia l'allontanarlo dalle sue relazioni sociali e dalle sue ordinarie abitudini e dalle circostanze frammezzo a cui ebbe origine la sua infermità, e ciò al più presto, è una delle prime condizioni per la cura di un mentecatto [... ] e perché così operando la società non rimane lungamente esposta ad essere offesa da chi non ha più la libera volontà". Con queste parole Giovanni Stefano Bonacossa, illustre Psichiatra e primo reggente della Cattedra di Psichiatria al Torino, rispondeva alla proposta di legge presentata dal deputato Bernardino Bertini nel 1849 all'ora Parlamento Subalpino. Da allora le proposte di Legge si sono susseguite senza fortuna fino ad arrivare alla già citata Legge N° 36 del 14 febbraio 1904, passata poi alla storia come "Legge Bianchi", che prende il nome dal senatore e psichiatra napoletano, legge che sarà seguita nel 1909 da un "Regolamento per l'esecuzione della Legge N.° 36" promulgato nel 1909.
Da questo momento in poi la legislazione rimane invariata fino alla cosiddetta "Legge Mariotti", nonostante le grandi "Rivoluzioni" che si sono succedute in questi anni; basti ricordare che in quegli anni incomincia a diffondersi il concetto di Psicanalisi che Freud e i suoi callievi vanno ormai divulgando in tutta Europa, e più tardi, l'arrivo di nuovi farmaci, efficaci nella cura delle patologie psichiatriche.
Nel lasso di tempo che
separa le due leggi si sono susseguite una serie di proposte innovative che, pur
suscitando ampio dibattito e interesse, non hanno mai trovato piena espressione
dal punto di vista legislativo.![]()
La ragione di questa "spinta rinnovatrice" viene dopo 1948, anno in cui entra in vigore in Italia la nuova costituzione repubblicana che si basa, come è noto, sul principio di libertà personale.
E' quindi evidente come la legislazione psichiatrica si venga così a trovare in stridente contrasto con questi principi.
Il primo progetto di un certo interesse è promosso dal deputato socialista Mario Ceravolo nel 1951. Questo disegno di legge introduceva tre cambiamenti "rivoluzionari": la creazione di centri di salute mentale precursori dei servizi territoriali extraospedalieri, l'introduzione del ricovero pienamente volontario e l'abrogazione dell'iscrizione al casellario giudiziario.
Il progetto del deputato Beniamino De Maria presentato alla Camera dei Deputati nel 1963 proponeva sostanzialmente le stesse innovazioni puntando sulla creazione di servizi alternativi al manicomio senza per altro parlare di una sua chiusura. Si
portava nuovamente all'attenzione la possibilità del ricovero volontario sulla scia delle esperienze del XIII eme arrondissement di Parigi.
Nel 1965 Onorevole Marcella
Balconi, psichiatra, presentava alla camera una proposta di legge che nasceva
dal cosiddetto "progetto settorialista" proposto l'anno precedente in un
congresso a Bologna. Questo progetto nasceva da idee mutuate dalla Francia e
prevedeva due punti principali. Innanzi tutto i pazienti non dovevano più essere
divisi, all'interno dei reparti, in base alla diagnosi ma in base alla propria
origine. Si ritrovavano quindi nello stesso reparto pazienti che abitavano nelle
stesse zone territoriali. L'altro punto della proposta prevedeva che le tre fasi
dell'assistenza ai pazienti, e cioè la prevenzione, la cura e la riabilitazione
sociale, fossero deputate alla stessa équipe medica che si trovava a gestire un
determinato territorio.![]()
Nel 1965 l'allora Ministro della Sanità Luigi Mariotti nominò una commissione con il compito di redigere una proposta di legge. Il lavoro della commissione portò alla stesura di uno schema che prevedeva diverse innovazioni. La capienza massima dei manicomi doveva essere di 500 posti letto e le ammissioni, che potevano essere volontarie e non volontarie, dovevano essere disposte dal medico provinciale e, solo in casi di urgenza, anche dalla polizia (la convalida da parte del tribunale veniva successivamente). Il periodo presumibile della degenza doveva essere indicato all'ammissione da parte del Direttore.
Un altro punto era la creazione di servizi territoriali extra-ospedalieri provinciali. Infine si sostituiva l'iscrizione al casellario giudiziario con l'istituzione di un` anagrafe psichiatrica".
Quest'ultimo punto in particolare era contestato dagli psichiatri che d'altra parte trovavano insoddisfacente la proposta nel suo insieme.
Dopo le critiche, provenienti non solo dall'ambiente psichiatrico, nel settembre del 1967 il ministro presentò al senato una nuova stesura, sostanzialmente uguale alla precedente. La legge venne approvata ma solo parzialmente nel 1968 e passò sotto il nome di "legge stralcio".
Due furono i punti principali che passarono: l'abolizione dell'iscrizione al casellario giudiziario e la possibilità del ricovero volontario. Queste innovazioni, in particolare la prima, ebbero il merito di cambiare radicalmente l'impatto del ricovero in Ospedale Psichiatrico nei confronti dell'opinione pubblica.
Una commissione nominata dal nuovo Ministro della Sanità nel 1969 produsse l'anno successivo alcune proposte assolutamente rivoluzionarie.
Le attività psichiatriche
venivano inserite nell'ambito ospedaliero con la subordinazione di questo ai
servizi extraospedalieri che diventavano così il vero centro dell'assistenza ai
pazienti psichiatrici. Una "équipe psichiatrica multi disciplinare" era prevista
per assicurare l'integrazione tra le varie strutture e conseguentemente la
continuità terapeutica.![]()
Si arriva così al 1978 anno in cui venne promulgata la Legge 180 del 15 maggio, legge passata sotto il nome di "Legge Basaglia" ma che in realtà porta la firma del sottosegretario alla sanità, senatore e psichiatra, Bruno Orsini. Questa legge verrà poi inserita nella Legge 833 del 28 dicembre dello stesso anno, legge che riforma l'intero assetto della sanità italiana.
GLI OSPEDALI PSICHIATRICI DI TORINO
La dicitura "Ospedali Psichiatrici di Torino" nasce nel 1929 "allo scopo precipuo di cancellare la poco favorevole impressione che l'attuale denominazione di `manicomio' produce sia nell'ambiente sociale esterno sia tra gli stessi ricoverati".
Così si perde il vecchio nome di "Regio Manicomio".
Ma che cosa sono gli Ospedali Psichiatrici di Torino?
Si tratta di una complesso di dimensioni ragguardevoli grazie anche alle strutture che la compongono.
Fanno capo alla medesima amministrazione quattro differenti ricoveri: l'Ospedale di Grugliasco denominato un po' pomposamente "Istituto Interprovinciale per Infermi di Mente" nato nel 1930; il "Ricovero Provinciale" costruito dalla Provincia di Torino alla Savonera, tra Torino e la città di Pianezza, e ultimato nel 1913; l'Ospedale di via Giulio a Torino, che in questi anni è esclusivamente femminile e che viene occupato a partire dal 1834, malgrado non siano ancora ultimati i lavori di costruzione, e sarà chiuso definitivamente nel 1973; infine la Certosa di Collegno occupata per Decreto Regio durante un'epidemia di colera nel 1853 e poi acquistata definitivamente nel 1856; Certosa cui si aggiungeranno, dopo il 1930, le "Ville Regina Margherita" per i pensionanti, che in seguito verranno anche occupate dalle pazienti trasferite da via Giulio.
Oltre a questi Ospedali erano, naturalmente, presenti sul territorio anche altre strutture a gestione privata.
Si tratta di una struttura, come detto, di notevoli dimensioni basti pensare che nel 1952 vengono assistite più di 2400 persone nel solo Ospedale di Collegno; Collegno che si configura come vera e propria città nella città, con laboratori per artigiani e carpentieri, un lavanderia a vapore capace di lavare nel 1897 ben 27.000 capi al mese, e poi ci sono le attività agricole. Una struttura isolata dal mondo quindi anche per quanto riguarda il proprio sostentamento, un enorme movimento di denaro; possiamo ad esempio segnalare che nel 1964 le entrate ammontavano a quasi 3 miliardi e 500 milioni.
Tutte queste cifre fanno riflettere sulle difficoltà che si potevano incontrare nel gestire questo tipo di struttura. Tralasciando l'aspetto economico che ci interessa relativamente, ci vorremmo soffermare su quello più strettamente gestionale. Collegno era strutturato in 21 reparti, di cui uno di minorenni, il 10°, e uno dei cosiddetti "pericolosi", il 21'- ogni reparto era affidato a 12 infermieri o pochi di più che giravano su tre turni e vivevano praticamente giorno e notte all'interno del Manicomio; infermieri assunti più per la loro prestanza fisica che per le loro capacità. Possiamo però immaginare cosa volesse dire passare tutta la propria giornata in tre o quattro a "controllare" più di cento persone ricoverate per i più svariati motivi, oltre tutto non suddivisi in base alle patologie ma solo perché più o meno "pericolosi", senza l'ausilio di medicinali e per la maggior parte del tempo senza la presenza di un medico.
Possiamo immaginare quindi in che tipo di contesto si siano perpetrate gran parte delle "nefandezze" che si raccontano sui manicomi.
Questo non basta evidentemente a giustificarle ma aiuta a comprendere le dimensioni del "problema" Manicomio e a ricondurci su una visione più oggettiva dello stesso. La storia degli Ospedali Psichiatrici di Torino finisce ufficialmente sui registri nel 1981 anno in cui nel giorno 1° di marzo viene immatricolato l'ultimo paziente, il N° 126419. In realtà già da tempo, anche prima della legge 180, era in corso un progressivo "svuotamento" del manicomio che è stato facilitato anche dalla nascita di nuove figure professionali e dalla creazione di quelle strutture "alternative" capaci di creare una vera e propria "rete dei servizi". Una rete che, come abbiamo già accennato, si occupa e preoccupa di creare un contesto attorno al paziente psichiatrico, alla sua famiglia, un supporto terapeutico e assistenziale quando necessario, per restituire l'uomo al mondo degli uomini.
GLI INGRESSI
1.1. LA POPOLAZIONE
Gli Ospedali Psichiatrici di Torino erano composti da quattro differenti strutture ma da un punto di vista delle dimensioni possiamo considerarne fondamentalmente due: Collegno e il ricovero di via Giulio a Torino. Come si può vedere nella tabella 1 i ricoveri di Savonera e Grugliasco incidono sui ricoveri per una percentuale del 3.05% e 4.28% rispettivamente. Le Ville invece interessano il 5.4% dei ricoverati; si tratta in questo caso dei reparti dedicati ai cosiddetti "pensionanti", persone cioè in grado di pagare una retta mensile e garantirsi quindi un trattamento migliore.
Nel 1952 l'Ospedale di via Giulio è esclusivamente femminile mentre Collegno che è esclusivamente maschile, diventerà misto dopo il 1973, anno di chiusura di via Giulio.
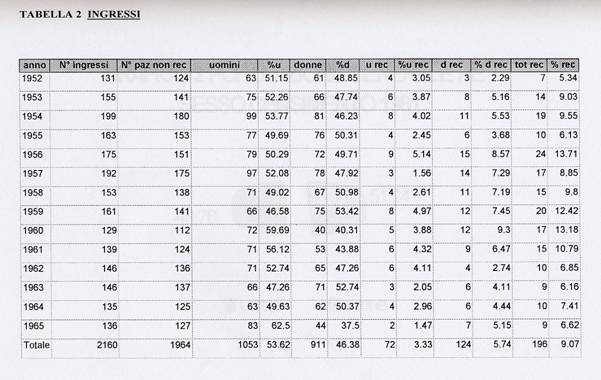
Nella tabella 2 sono
elencati tutti i dati relativi al numero dei pazienti.![]()
La prima voce considerata è quella che si riferisce al numero di ingressi, al numero cioè di ammissioni fatte nei mesi di giugno degli anni considerati. Come si può notare il numero totale degli ingressi ammonta a 2160. In questo numero sono conteggiati però anche i ricoveri di quei pazienti che hanno fatto più di un ricovero nei mesi considerati, i cosiddetti "recidivi".
Nella seconda colonna sono inseriti i dati relativi ai pazienti non recidivi, quelli cioè che verranno considerati in questo studio. Si tratta di 1964 soggetti suddivisi in 1053 uomini, il 53.02% e 911 donne, il 46.98%.
E' da notare che ad eccezione degli anni 1960, 1961 e 1965 lo scarto tra uomini e donne è sempre molto contenuto. Questo dato è interessante se si pensa alle dimensioni dei due ricoveri; possiamo immaginare che con queste cifre il manicomio femminile dovesse presentare un affollamento maggiore di quello maschile.
Il confronto tra i dati relativi alla popolazione generale evidenziati nel grafico 2 e quelli relativi alla popolazione manicomiale evidenziati nel grafico 3, ci permette di notare come percentualmente le due popolazioni presentino alcune differenze. Il totale della popolazione residente in Piemonte e Valle d'Aosta, secondo il censimento del 1961, ammontava a 4.015.209 unità suddivise in 1.957.774 uomini e 2.057.435 donne, il 48,76% e il 51,24% rispettivamente, la popolazione manicomiale considerata invece, come abbiamo già detto, era composta dal 53,62% di uomini e dal 46,38% di donne; come si può notare il rapporto è invertito.
Tornando alla tabella 1 dobbiamo segnalare che per luogo di ricovero si intende il luogo in cui si trovava il paziente al momento delle dimissioni o del decesso. La percentuale di ricoveri a Torino risulta così più bassa, bisogna infatti ricordare che le pazienti uscite dopo il 1973 sono state ricoverate a Collegno.
Il motivo di questo scarto è
dovuto al fatto che la compilazione dei dati relativi al luogo di ricovero
avveniva al momento delle dimissioni. In questo modo risulta come luogo di
ricovero quello in cui si trovava il paziente al momento della cessazione del
ricovero stesso.![]()
L'assegnazione alle diverse strutture avveniva dopo il cosiddetto "periodo di osservazione", che poteva durare al massimo un mese. In questo periodo i pazienti erano ricoverati nei reparti di accettazione che si trovavano a Torino, per le donne, e a Collegno, per gli uomini. Finito il periodo di osservazione il paziente poteva essere dimesso come non competente di ricovero, oppure poteva essere assegnato ad un determinato reparto. Il criterio di assegnazione, fatta eccezione per i minori che, come ho già segnalato, avevano un reparto riservato, era determinato esclusivamente dalla pericolosità del paziente. I pazienti più tranquilli e che non richiedevano controlli particolarmente rigidi venivano ricoverati a Grugliasco e a Savonera, che erano dotati di reparti per uomini e donne, gli altri venivano ricoverati, in base al sesso o a Torino o a Collegno, dove, peraltro, c'era una ulteriore divisione in relazione alle attitudini lavorative.
Nella voce "Manca Informazione" sono compresi tutti quei pazienti usciti dopo il 1981 e dei quali conseguentemente mancano i dati relativi alla fine del ricovero, alle cause delle dimissioni e al luogo del ricovero, e che verranno conteggiati come "ricoveri oltre i 10 anni" nella tabella relativa.
1.1.1. I RECIDIVI
Ci sembra utile inserire anche un paragrafo relativo a quei pazienti che in questo studio sono considerati "recidivi" così da motivare anche la mia scelta di non considerarli nello studio.
I "recidivi" sono tutti quei pazienti che nell'ambito dei mesi considerati hanno effettuato più di un ricovero. Bisogna ricordare che sono considerati soltanto i ricoveri dei mesi di giugno degli anni che vanno dal 1952 al 1965; quindi è possibile che questi pazienti, o anche gli altri che non sono risultati come recidivi, abbiano effettuato più ricoveri in altri mesi o altri anni. Questo problema sarà trattato più diffusamente nel capitolo dedicato alle ordinanze.
I pazienti recidivi sono 90 dei quali 55 donne e 35 uomini. I dati relativi agli anni di ingresso di questi pazienti sono inseriti nella tabella 2. In questa tabella è stato considerato il numero di ricoveri dei recidivi che come si può vedere è di 72 per gli uomini e 124 per le donne. La suddivisione dei ricoveri per paziente è la seguente:
DONNE
• 46 pazienti con 2 ricoveri
• 6 pazienti con 3 ricoveri
• 2 pazienti con 4 ricoveri
• 1 paziente con 6 ricoveri
UOMINI
• 33 pazienti con 2 ricoveri
• 2 pazienti con 3 ricoveri
Bisogna aggiungere che delle 36 donne con 2 ricoveri, tre hanno effettuato i due ricoveri nello stesso anno, nel 1954, nel 1956 e nel 1957; mentre dei 33 uomini con 2 ricoveri uno ha effettuato i ricoveri nello stesso anno, il 1956.
Nella tabella 2 i dati e le percentuali relativi alle voci "uomini" e "donne" fanno riferimento ai soli pazienti "non recidivi", che come abbiamo detto sono 1964; invece le voci "uomini recidivi", "donne recidive" e "totale recidivi" si riferiscono al numero di ricoveri e le percentuali relative sono calcolate sul totale dei ricoveri che ammontano a 2160.
Visto l'esiguo numero di questi pazienti ho preferito non considerarli nello studio considerando anche il fatto che essi non rappresentano realmente quelli che sono i pazienti "recidivi".



1.2. IL BACINO D'UTENZA
Agli Ospedali Psichiatrici di Torino faceva riferimento un bacino d'utenza che possiamo identificare con l'intero Piemonte e la Valle d'Aosta.
In Piemonte tuttavia esistevano anche altre strutture a Novara, Vercelli e Alessandria, Racconigi; ciò nonostante Torino e Collegno rimanevano gli Ospedali di dimensioni maggiori e conseguentemente vi venivano ricoverati pazienti provenienti anche dalle altre provincie, Alessandria in particolare oltre ad Asti e Aosta che invece facevano riferimento interamente alle strutture torinesi.
I dati relativi alla popolazione sono stati distinti in dati relativi al luogo di nascita e alla residenza dei pazienti al momento della diagnosi.
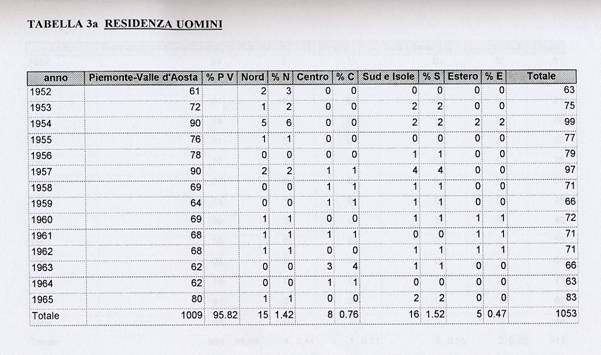
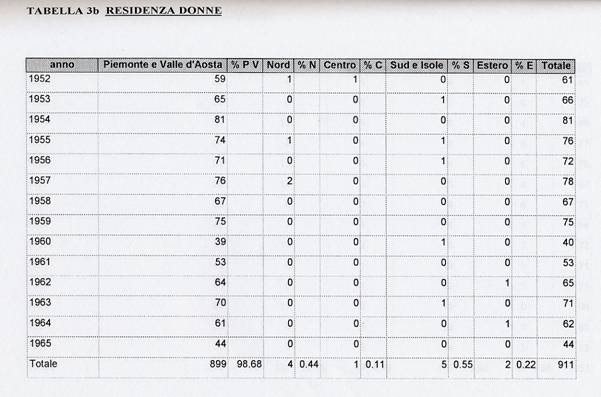
Per quanto riguarda i dati relativi alla residenza si può osservare, nelle tabelle 3a e 3b, che questa è sostanzialmente sovrapponibile, come ubicazione, al bacino d'utenza degli Ospedali. I dati sono stati divisi in cinque categorie: Piemonte e Valle d'Aosta, Nord (intendendo tutte le regioni del Nord escluse le due già citate), Centro (compresa l'Emilia-Romagna), Sud e Isole (comprese Campania e Abruzzo), Estero (compresi i territori ex italiani).
Come si può notare, per quanto riguarda la popolazione femminile, la concordanza è praticamente totale, siamo al 98,68% delle pazienti che sono residenti sul territorio di competenza. Per gli uomini si scende al 95,82% dei residenti mentre le altre voci oscillano tra l0 0,47% e l'1,52%.
Una possibile spiegazione di questo fenomeno si può trovare rapportando questi dati con quelli relativi al luogo di nascita che adesso analizzeremo. E' possibile che alcune persone, al momento del ricovero, fossero solo domiciliate e non residenti in Piemonte e Valle d'Aosta e che quindi risultino residenti in altre regioni. Alcuni pazienti, in oltre, sono stati ricoverati e poi trasferiti agli Ospedali Psichiatrici di competenza.
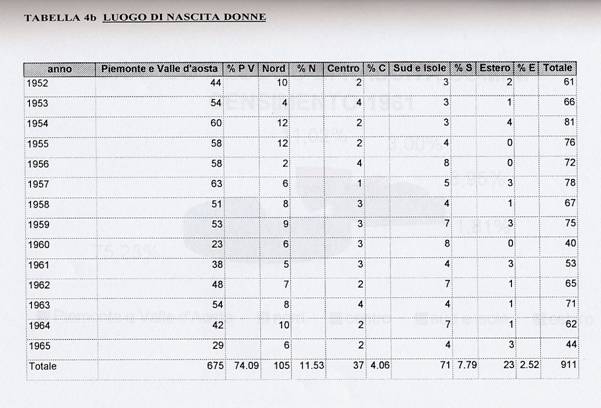
Molto più interessanti sono i dati delle tabelle 4a e 4b relative al luogo di nascita dei pazienti.
La percentuale delle donne
nate in Piemonte e Valle d'Aosta è maggiore di quella degli uomini: il 74,09%
contro il 68%. Le ragioni di questo scarto possono essere molteplici e il
problema sembra essere complesso. Bisogna tenere presente soprattutto il fatto
che l'immigrazione nelle grandi città ha coinvolto inizialmente la popolazione
maschile con conseguente aumento della percentuale relativa dei ricoveri degli
uomini immigrati rispetto a quelli residenti; oltre a questo ci può essere anche
un diverso atteggiamento nei confronti della patologia psichiatrica in una
popolazione urbanizzata da lungo tempo rispetto ad una di recente insediamento.![]()
Un dato che potrebbe essere interessante è il rilievo delle zone di provenienza degli immigrati: per quanto concerne il meridione le regioni più interessate sono la Puglia, la Sicilia e la Calabria, persone che si sono trasferite alla ricerca di un lavoro ma che, come vedremo, per la gran parte non erano occupate nell'industria. Gli immigrati del Nord provengono principalmente dalla provincia di Udine ma soprattutto, e questo è un dato molto interessante, dalla provincia di Rovigo e dal Polesine, trasferitisi probabilmente dopo l'alluvione del 1951. Peraltro queste stesse regioni sono le più rappresentate anche nei dati relativi all'immigrazione riportati nel censimento del 1961.
In conclusione segnaliamo la pur esigua percentuale, il 2-5% di pazienti nati all'estero. Si tratta per lo più di figli di emigrati che sono tornati in Italia. Alcuni casi però sono di persone nate in territori appartenuti all'Italia, come l'Istria, e presumibilmente fuggiti dopo o durante la seconda guerra mondiale.
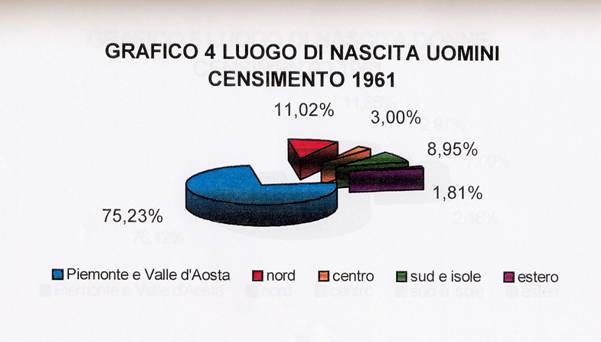
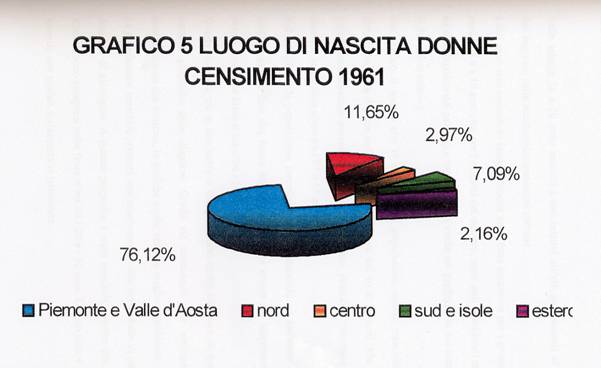
Confrontando questi dati con quelli relativi al censimento del 1961 e raccolti nel grafico 4 e nel rafico5 ci accorgiamo che mentre per le donne i dati sono equivalenti, per gli uomini ci sono delle differenze interessanti.
Infatti mentre nella popolazione generale gli immigrati rappresentano circa il 25% nella popolazione manicomiale la percentuale sale al 32%. Aumentano in particolare le percentuali dei pazienti nati all'estero e nel Sud, seguiti da quelli nati al Centro. Si può immaginare che la popolazione maschile fosse più esposta di quella femminile in quanto "popolazione attiva". Le donne, come avremo modo di vedere, erano per lo più relegate in casa e quindi godevano indubbiamente di un contenimento affettivo maggiore rispetto ai loro uomini che venivano a contatto con una cultura così profondamente diversa dalla loro.
Questi dati sono molto interessanti dal punto di vista etnopsichiatrico, in particolare colpisce il fatto che, come per la popolazione manicomiale considerata, anche nella popolazione generale si rileva una relativamente alta percentuale di persone emigrate dal Polesine

1.2. L'ETA'
Nelle tabelle 5a e 5b sono raccolti i dati relativi all'età dei pazienti al momento dell'ingresso nelle strutture dei manicomi torinesi.
I dati sono stati raccolti in fasce di cinque anni, fatta eccezione per i gruppi da 0 a 5 anni e da 6 a 10 anni che, per l'esiguità del numero, sono stati considerati insieme. La distribuzione dei pazienti è rappresentata anche nel grafico 6 in cui sono riportate le due curve relative.
Dal grafico si evince che in entrambe le popolazioni, quella maschile e quella femminile, si ha il picco nella fascia d'età che va dai 46 ai 50 anni. Ma, mentre la popolazione maschile decresce poi progressivamente, possiamo osservare che tra le donne si ha un altro picco tra i 61 e 65 anni.
Nel complesso la popolazione femminile, pur mantenendo un andamento simile a quella maschile fino alla fascia 46-50 anni, sembra essere più rappresentata verso destra, cioè nelle fasce d'età oltre i 50 anni.
Questa diversità tra le due curve è comprensibile anche alla luce di quanto verrà detto a proposito delle diagnosi. Credo sia comunque utile anticipare alcune considerazioni che possono, in qualche modo, chiarire meglio il problema.
La popolazione maschile presenta una relativamente alta percentuale di pazienti con diagnosi di alcolismo. A questo proposito è stato possibile rilevare che i pazienti alcolisti sono compresi nelle fasce d'età tra i 20 e i 50 anni. Questo dato è peraltro in accordo con quanto si riscontra in letteratura.
Anche a proposito delle diagnosi di patologia psichiatrica possiamo rilevare una prevalenza delle diagnosi di schizofrenia rispetto ad altri disturbi. E' chiaro che, anche in questo caso, si riscontra una popolazione più giovane.
Per quanto riguarda la popolazione femminile i dati sono decisamente diversi. Nelle donne aumenta notevolmente il numero di diagnosi dell'area dei disturbi dell'età involutiva, ad esempio le varie demenze.
Anche nell'ambito delle diagnosi psichiatriche esistono delle differenze notevoli. E' più alto infatti il numero di disturbi dell'umore, che sappiamo esordire in età adulta, rispetto agli altri disturbi.
Esiste poi una certa percentuale di pazienti con età inferiore ai 15 anni che introduce ad un problema piuttosto complesso, quello dei minori.
Anche in questo caso diventa essenziale l'incrocio di questi dati con quelli relativi alle diagnosi.
I pazienti minorenni, che ricordiamo avevano un reparto a loro riservato, sono decisamente una minoranza, in particolare per quanto riguarda le donne.
E' interessante rilevare che da un punto di vista diagnostico possiamo dividere grossolanamente questi pazienti in due gruppi. Nel primo gruppo, più numeroso, troviamo diagnosi di vari deficit psico-fisici, tra l'altro anche una sindrome di Down. Nel secondo gruppo rientrano i pazienti con turbe caratteriali o disturbi dell'adattamento. Tra queste storie ce ne sono alcune che presentano dei lati oscuri o quanto meno discutibili.
Il grafico 7 rappresenta le curve relative alla popolazione censita nel 1961.
Risulta evidente che le due
popolazioni, quella generale e quella manicomiale, sono profondamente diverse.
Non credo sia utile, per questa ricerca, addentrarsi nell'analisi di questo
fenomeno, mi limiterei a rilevare i fatto che si tratta, nel nostro caso di una
popolazione ospedalizzata. Per altro abbiamo già parlato della distribuzione per
età delle patologie trattate.![]()






1.4. LO STATO CIVILE
Per quanto riguarda lo stato civile i dati raccolti nella tabella 6 non mostrano una sostanziale differenza tra coniugati e non coniugati. Questi risultati non si modificano neanche se rapportati al tipo di patologia. Se si tralasciano i disturbi riferibili al ritardo mentale che prevalgono tra i non coniugati, le altre patologie si distribuiscono in modo alquanto uniforme.
Il numero, relativamente alto, di donne vedove è dovuto, come detto in precedenza, all'età mediamente più elevata della popolazione femminile. Così come il numero degli uomini celibi è determinato dal maggior numero di pazienti in giovane età.
Nel grafico 8 sono espressi i valori percentuali relativi al censimento del 1961. Bisogna innanzi tutto segnalare la presenza di una voce, quella dei sparati-divorziati, che nella popolazione manicomiale considerata non appariva. La percentuale che fa riferimento a queste persone è per altro molto esigua come si può vedere.
Per quanto riguarda i maschi l'unico dato rilevante è la maggior percentuale di coniugati a scapito dei vedovi della popolazione generale, dato che è dovuto indubbiamente al già citato sbilanciamento della popolazione manicomiale considerata verso età elevate.
La popolazione femminile presenta lo stesso tipo di fenomeno ma è decisamente più significativo il fatto che le popolazioni si spostino consensualmente verso la vedovanza. Si consideri quindi quanto già detto nel paragrafo relativo all'età.
1.5. LE ATTIVITA' LAVORATIVE
L'analisi delle attività lavorative dei pazienti al momento del ricovero richiede un discorso diverso per gli uomini e per le donne trattandosi, come vedremo di due popolazioni molto differenti.
Per quanto riguarda la popolazione maschile sono state individuate sei categorie lavorative diverse come si può vedere nella tabella 7a.
Nella voce operai e manovali sono compresi anche i lavoratori dell' edilizia e quelle categorie lavorative collegate in qualche modo con l'attività industriale come ad esempio saldatori e tornitori.
Nella categoria contadini sono compresi sia proprietari che salariati e braccianti.
Per commercianti e impiegati si intendono anche gli artigiani e tutti gli stipendiati diversi da quelli identificabili nelle categorie sopra elencate, come ad esempio i portinai o i domestici.
I professionisti sono tutti quelli che esercitano una attività autonoma come ad esempio rappresentanti, medici e geometri.
Nella categoria pensionati sono compresi anche gli inabili, gli invalidi e quelli che presentano lo status di "ricoverati".
Infine nella categoria "altro" sono conteggiati i "senza professione", gli scolari, gli studenti e quelli dei quali mancano le informazioni.
Come si può notare la categoria di gran lunga più rappresentata, il 43,02%, è quella degli operai, anche se bisogna precisare che gli operai propriamente detti sono circa un quarto mentre molto più numerosi sono i manovali e i braccianti.
L'alta percentuale della
categoria "altro" è dovuta ai numerosi pazienti dei quali non è riportata
l'attività lavorativa, e dei "senza professione" che altro non sono che i
minori.![]()
Se si escludono i pensionati, in cui prevalgono, come è ovvio, le varie diagnosi di demenza, notiamo che le varie patologie si distribuiscono uniformemente tra le varie attività lavorative. I deficit intellettivi si riscontrano tra i braccianti sia agricoli sia dell'industria e naturalmente tra i minori. L'alcolismo prevale, ma poco significativamente, nella popolazione agricola, mentre le patologie infettive, sifilide su tutte, prevalgono nella popolazione urbanizzata.
Per quanto riguarda le categorie professionali più qualificate come commercianti, impiegati e professionisti, presentano patologie prettamente psichiatriche.
Per quanto concerne la popolazione femminile si è dovuto, necessariamente, utilizzare una classificazione diversa che è riportata nella tabella 7b.
Nelle operaie e artigiane sono comprese anche le categorie lavorative come le sarte. Per "impiego diverso" si intendono tutti quei lavori che non potevano essere inseriti nelle altre categorie, ad esempio insegnanti, domestiche e cameriere, ed anche le commercianti.
Le categorie "pensionate" e "altro" hanno lo stesso significato già esaminato per gli uomini.
E' facilmente evidenziabile che la maggioranza delle donne non aveva una attività lavorativa. Infatti la percentuale delle casalinghe da sola supera ampiamente la somma di tutte le altre attività, il 63,88% contro il 24.04%, e se si conta poi che molte delle cosiddette "pensionate" rientrano nella categoria delle casalinghe e che lo stesso si può dire per la categoria "altro", dove sono inserite le minorenni e le pazienti per quali mancano le informazioni, la percentuale sale ancora.
Questi dati non stupiscono
se si inquadrano in un'epoca in cui non si parlava ancora di "parità dei
diritti" e in cui le donne in gran parte erano dedite a occupazioni domestiche.![]()
Nei grafici 9 e 10 sono inseriti i dati relativi alle attività lavorative nella popolazione generale secondo il censimento del 1961 e rapportati con quelli della popolazione manicomiale.
Il primo dato che è interessante rilevare è dato dalle percentuali della "popolazione attiva" e della "popolazione non attiva". Per quanto riguarda gli uomini queste sono del 71,79% e del 28,20% rispettivamente, mentre per le donne il rapporto si inverte con il 29,64% delle donne occupate in attività lavorative e il 70,36 considerate non attive. Questi dati, che si prestano a svariate considerazioni di carattere antropologico, ci interessano particolarmente perché confermano sostanzialmente la tendenza già evidenziata per i dati della popolazione manicomiale.
Se poi esaminiamo nello specifico i dati relativi alle varie occupazione possiamo rilevare lo stesso fenomeno tenendo presente che gli scarti tra i valori dei pensionati e della categoria altri è spiegabile con quanto già ampiamente segnalato a proposito
dell'età dei pazienti. In oltre bisogna ricordare che all'atto del ricovero probabilmente non si faceva una accurata differenziazione tra casalinghe e pensionate o tra senza occupazione e casalinghe.
La discrepanza tra i valori delle categorie "altro" è dovuta al fatto che in questa sono compresi tutti gli scolari, che, in accordo con quanto detto a proposito dell'età d'ingresso, sono rappresentati in percentuale molto minore nella popolazione manicomiale.
Segnaliamo che per facilitare il confronto i dati relativi alle categorie lavorative commercianti, impiegati e professionisti evidenziati nella popolazione manicomiale, sono stati considerati come una unica categoria nella popolazione generale, comprendente il lavoro autonomo, i servizi e tutto il terziario.





I RICOVERI
2.1. LE ORDINANZE
Nell'immaginario collettivo esiste l'idea che i ricoveri in Ospedale Psichiatrico fossero necessariamente coatti e che i pazienti venissero "presi con la forza" e rinchiusi contro la loro volontà.
In realtà le modalità di ricovero erano numerose ed esistevano anche i ricoveri volontari. Per l'esattezza esistevano sei diverse modalità di ricovero, riassunte nelle tabelle 8a e 8b, che adesso vedremo più nello specifico.
Quella più utilizzata, cioè il ricovero coatto, veniva effettuato su ordinanza dell'autorità di pubblica sicurezza ma in realtà era, almeno formalmente, su richiesta dei famigliari. Si legge infatti al capo III del già citato "Regolamento sui manicomi e sugli alienati", nell'articolo 36: "L'ammissione degli alienati in un manicomio o la cura in una casa privata, che non sia quella dello alienato o della sua famiglia, deve essere chiesta dai parenti nell'ordine in cui sono tenuti agli alimenti, ai termini dell'art. l42 del Codice civile, ovvero dai tutori, protutori o curatori". E segue nel successivo articolo "La domanda [...] deve essere presentata al pretore o all'autorità locale di pubblica sicurezza e firmata da chi la produce". Interessante poi ciò che si dice all'articolo 40: "L'atto di notorietà deve essere ricevuto dal pretore, o, nei Comuni che non sono sede di pretura, dal sindaco, e deve risultare dalle deposizioni giurate di quattro testimoni che abbiano i requisiti di legge, siano riconosciuti come persone probe e degne di fede, e siano estranei alla famiglia dell'alienato, ma possibilmente dimoranti in prossimità della casa di quest'ultimo". Come ultima garanzia si legge all'articolo 44: "Il tribunale, prima di emettere l'ordinanza di autorizzazione, deve accertare coi mezzi che ritiene opportuni, lo stato di alienazione mentale".
Come si può notare il
ricovero era si coatto ma la richiesta partiva dai famigliari e veniva poi
recepita ed eseguita dall'autorità di pubblica sicurezza competente e quindi il
Pretore, il Questore o il Sindaco a seconda dei casi, ma anche dai Commissariati
di Pubblica Sicurezza sul territorio e in rari casi anche dalle caserme dei
Carabinieri. A questa normativa si affianca l'articolo 51 che recita: "Quando
non vi sia domanda dei partenti, il procuratore del Re (poi della Repubblica)
presso il tribunale nella cui giurisdizione ha domicilio l'alienato, in base
agli art. 326 e 239 del Codice Civile (fanno riferimento all'interdizione), ed
entro il termine che reputa opportuno [...] provoca i provvedimenti del
tribunale circa la tutela e la cura della persona e dei beni di chi sia
dichiarato colpito da alienazione mentale". Si capisce quindi che chi veniva, a
torto o a ragione, giudicato "pericoloso a sé o agli altri" poteva essere
ricoverato contro la propria volontà in manicomio, ma, almeno teoricamente, la
procedura era lunga e richiedeva una serie di prove della effettiva presenza
della malattia. Era comunque sempre necessario produrre un certificato medico.![]()
Tra l'altro si legge all'articolo 70: "Qualunque cittadino può reclamare contro un ricovero ritenuto indebito e chiederne la cessazione".
Chiaramente nella prassi si abbreviavano i tempi e le procedure utilizzando provvedimenti "d'urgenza" dettati dal principio di necessità del ricovero per motivi di ordine pubblico, equiparando così il ricovero in manicomio all'arresto.
A questo proposito ci si riferiva all'articolo 42 che recita: "L'autorità locale di pubblica sicurezza, appena viene a conoscenza in seguito a denuncia od altrimenti di un caso di alienazione mentale, se scorge in esso l'assoluta urgenza di provvedere immediatamente senza attendere l'autorizzazione del ricovero provvisorio dal pretore, dispone, con ordinanza motivata, il ricovero provvisorio stesso in base al certificato medico...".
Un'altra possibile modalità di ricovero era quella della produzione di un certificato medico che permetteva si saltare la prima fase della denuncia e della presenza dei testimoni. Si tratta in questi casi dei cosiddetti pazienti "recidivi", di quei pazienti, cioè, che già ricoverati in passato, erano stati dimessi come guariti o in "prova", sotto la responsabilità del direttore, e che periodicamente si ripresentavano al ricovero. Alcuni di questi pazienti sono arrivati a collezionare più di venti ricoveri. Molto spesso si tratta di pazienti etilisti che vengono ricoverati e che, una volta disintossicati, vengono dimessi e a breve vengono nuovamente riportati in Ospedale. Altre volte si tratta di pazienti con patologie psichiatriche che vengono giudicati "guariti" e che vengono per questo dimessi e che ritornano nuovamente in crisi dopo un po' di tempo.
Altre modalità di
ricovero che abbiamo considerato sono quella per "trasferimento" da altre
strutture e quella per rintraccio da evasione, che non necessitano di ulteriori
spiegazioni, e quella per "osservazione peritale" o su "ordinanza dell'autorità
giudiziaria"; una procedura questa molto simile a quella che viene utilizzata
oggi per le perizie psichiatriche su pazienti detenuti. I pazienti rimanevano in
manicomio, per lo più in isolamento al reparto "pericolosi", in osservazione e
poi eventualmente trasferiti in manicomio criminale o semplicemente in carcere,
a seconda dei casi.![]()
Per ultimo abbiamo lasciato, perché merita un discorso particolare, il "ricovero volontario". Contrariamente a quanto si pensa e a quanto la legge lascia sottinteso, esisteva anche una forma di ricovero volontario. La procedura era un po' particolare ed è descritta nell'articolo 53 del regolamento: "Quando individui maggiorenni, avendo coscienza del proprio stato di alienazione parziale di mente, chieggano di essere ricoverati in un manicomio, il direttore, in caso di assoluta urgenza e sotto la propria responsabilità, può riceverli provvisoriamente in osservazione dandone avviso entro ventiquattr'ore al procuratore del Re (poi della Repubblica) salvo a riferirgli, a termini del precedente art.49 (che fa riferimento ai termini del periodo di osservazione), pei provvedimenti del tribunale, come nei casi ordinari, ed alla autorità di pubblica sicurezza".
E' interessante notare che si fa riferimento ad un "parziale" stato di alienazione mentale e che questa regola fa riferimento esclusivamente a pazienti maggiorenni. L'utilizzo che poteva essere fatto di questa norma è però ambiguo. Non siamo comunque in grado di provare l'effettiva autenticità della volontarietà del ricovero. Possiamo segnalare però che la metà dei ricoveri volontari è risultata, dopo il periodo di osservazione, non competente di ricovero.
Un altro dato piuttosto evidente è che i ricoveri volontari riguardano in misura molto maggiore le donne rispetto agli uomini: il 36,11% contro il 15,76% se li rapportiamo agli altri tipi di ricovero, ma considerando i soli ricoveri volontari si vede che le donne sono più di due terzi.
Per spiegare le ragioni
di questa tendenza si possono fare solo delle congetture. Si può pensare, ad
esempio, che gli uomini, essendo l'alienazione solo "parziale", si preferisse
farli lavorare, mentre le donne, rimanendo in casa, potevano essere ricoverate
senza che questo influisse negativamente sul bilancio famigliare, anzi qualche
volta poteva rivelarsi un guadagno, visto che si trattava pur sempre di "una
bocca in meno da sfamare", e nella maggior parte dei casi ci si liberava di una
persona, che proprio per la sua condizione di malata poteva essere solo più un
peso economico e gestionale. Delle donne ricoverate con l'articolo 53 ben 205
risultano essere casalinghe, più del 62%, e di queste solo 79 risulteranno non
competenti.![]()
E' poi possibile che concorra a questo fenomeno anche il tipo di diagnosi delle pazienti, ma questo problema sarà trattato più diffusamente nel capitolo relativo alle diagnosi.
E' curioso notare, infine, che non risulta che ci siano donne evase.
Credo sia utile a questo punto riassumere quello che poteva essere il percorso che portava all'ingresso in manicomio.
I pazienti potevano essere condotti in carcere con tre modalità diverse.
Nel primo caso era la forza pubblica che, per ragioni di ordine pubblico, prelevava con la forza il soggetto e lo traduceva in manicomio, se necessario anche ammanettato. In questo caso il ricovero era in tutto simile all'arresto.
Nel secondo caso il paziente giungeva in manicomio su richiesta di parenti o tutori seguendo le procedure burocratiche che abbiamo precedentemente esaminato. Questa possibilità era nei fatti inutilizzata in favore della precedente.
Nel terzo caso, il più controverso, il paziente poteva chiedere "volontariamente" di essere ammesso in periodo di osservazione, terminato il quale poteva essere trattenuto e quindi ricoverato oppure essere dimesso. Questa procedura era sottoposta al vaglio e alla responsabilità del Medico Direttore. E' evidente, e lo abbiamo già segnalato, che questo tipo di ricovero si prestava all'arbitrio di chiunque.
E' interessante notare che chi veniva ricoverato in manicomio lo era per "sempre", infatti le dimissioni non avvenivano quasi mai "per guarigione". I pazienti venivano più frequentemente dimessi "in prova", per cura in famiglia o perché migliorati. Grazie a questo criterio la riammissione in manicomio era possibile in qualsiasi momento, fermo restando la produzione di un certificato medico. Così si spiega la dicitura "recidivi" nella categoria degli ingressi con certificato medico. Per completezza segnaliamo che a firmare il certificato medico poteva essere il medico curante o il medico in turno di guardia in Ospedale Psichiatrico.
E' utile puntualizzare che i pazienti recidivi potevano essere ricoverati, ed il più delle volte era così, con provvedimento d'urgenza o per ordinanza dell'autorità di pubblica sicurezza.


2.2. LE DIAGNOSI
L'analisi delle diagnosi presenta numerosi problemi. Innanzitutto bisogna rilevare che non esisteva all'epoca un sistema univoco e codificato per la diagnosi dei disturbi mentali. Ogni medico era assolutamente autonomo e formulava la diagnosi in base a criteri dettati dall'esperienza e il più delle volte anche dalla propria fantasia. Per questo molto spesso troviamo patologie che ci possono far sorridere o che oggi non vengono più considerate tali. Risulta quindi un quadro molto variegato in cui si possono trovare le più svariate patologie, spesso dei quadri patologici, in cui è molto difficile trovare un criterio unitario.
In teoria esisteva un criterio a cui si rifanno le statistiche annuali che gli Ospedali Psichiatrici di Torino producevano alla fine di ogni anno, ma si tratta comunque di una classificazione molto generica e si può anche dire anche ampiamente sorpassata, motivo per cui non è stata presa in considerazione per questa ricerca, ma che per completezza riportiamo di seguito:
Sistema adottato dall'Ufficio Statistico per le malattie mentali di Roma:
•FRENASTENIA (oligofrenia)
•Con cerebropatie
•Senza evidenti lesioni cerebropatiche •
Con epilessia
•s. a. i.
• PERSONALITA' PSICOPATICHE
• paranoia
•psicosi (isterica, nevrotica, fobica)
•PSICOSI EPILETTICHE
•epilessia essenziale
•epiessia alcolica
•da trauma • s.a.i
. •PSICOSI AFFETTIVE
•stato depressivo
•stato maniaco
•psicosi maniaco-depressiva
•psicosi periodica
• s.a.i.
•DEMENZA PRECOCE (altre schizofrenie)
• ebefrenia
• catatonia
•parafrenia paranoide
•psicosi sensitiva o allucinatoria • s.a.i.
•PSICOSI TOSSICHE ENDOGENE (eliminata dal 1954)
• cretinismo
• s.a.i.
•PSICOSI TOSSICHE ESOGENE
•psicosi alcolica
•alcolismo cronico
•delirium tremens
•da morfina
•s. a. i.
•PSICOSI INFETTIVE
•psicosi sifilitiche
•paralisi progressiva • tabo-paralisi • encefalite epidemica
•delirio acuto, amenza • tubercolosi
•PSICOSI SENILI
•psicosi presenili
•melanconia involutiva
•demenza senile
•demenza arteriosclerotica
• PSICOSI DA ENCEFALOPATIE ORGANICHE
• trauma
•altre neuropatie
• NON COMPETENTI DI RICOVERO
• DECEDUTI DURANTE IL PERIODO DI OSSERVAZIONE
•TRASFERITI DURANTE IL PERIODO DI OSSERVAZIONE
• IN OSSERVAZIONE PERITALE
• ENTRATI PER MISURE DI SICUREZZA
Come si può notare risulta molto difficoltoso riferirsi a questo tipo di classificazione. Per semplificare l'analisi ho dovuto necessariamente ridurre il più possibile il numero delle patologie e classificarle secondo criteri molto più generali.
Questo lavoro si è presentato, in realtà, più difficile del previsto essendo molto varia la nomenclatura usata per le diverse malattie ed essendo presenti alcune patologie che oggi non si trovano più in ambito psichiatrico ma afferiscono ad altre discipline. Un altro problema si è presentato in quei casi in cui in uno stesso soggetto si descrivevano più patologie concomitanti. In questi casi si è considerata come principale la causa che ha cagionato il ricovero.
Si può inoltre rilevare una sostanziale differenza tra le diagnosi della popolazione maschile rispetto a quella femminile, motivo per cui le due popolazioni verranno trattate separatamente.
Le diagnosi sono state divise in otto gruppi: alcolismo, patologie psichiatriche, patologie neurologiche, patologie infettive, oligofrenia e altri ritardi, patologie dell'età involutiva, non competenti di ricovero, altro.
Nella categoria "alcolismo" rientrano tutte quelle diagnosi che sono correlate direttamente con l'abuso di sostanze alcoliche e che nella vecchia classificazione rientravano nelle "psicosi tossiche esogene". Sono compresi anche quei quadri in cui compaiono più patologie ma in cui l'intossicazione da alcol è stata la causa principale del ricovero.
Della voce "patologie psichiatriche" fanno parte tutte le patologie che sono considerate come psichiatriche nella classificazione del DSM-IV.
Si tratta per lo più di "disturbi dell'umore", "schizofrenia e altri disturbi psicotici" e "disturbi dissociativi". Bisogna tenere però presente che probabilmente sono compresi anche i disturbi di personalità e tutti i disturbi dell'area nevrotica, che ai tempi non erano riconosciuti come tali.
Ancora sono state
inserite tutte quelle situazioni in cui, pur essendo presente primitivamente una
patologia presente in un'altra classe, il disturbo che ha portato al ricovero è
da ritenersi di interesse psichiatrico.![]()
Nella categoria "patologie neurologiche" sono state inserite tutte le diagnosi che fanno riferimento a patologie di interesse prettamente neurologico escluse quelle inserite nella classe precedente. Si tratta principalmente di casi di epilessia che viene peraltro classificata con criteri molto differenti dagli attuali.
Le cosiddette "patologie infettive" si riducono, in realtà, alla sola sifilide e alle sue complicanze. Esistono alcuni casi di encefaliti virale ma sono, peraltro, decisamente rari. La tubercolosi invece si trova inserita in quadri patologici più complessi, ai quali abbiamo accennato in precedenza, come aggravante.
Si è adottata la dicitura "oligofrenia e altri ritardi" per raggruppare tutte quelle patologie inquadrabili nel ritardo mentale congeniti e acquisiti. Sono compresi infatti anche dei casi di "mongolismo" e di sindrome di Down. Le diagnosi più frequenti peraltro sono la frenastenia e i ritardi mentali.
Nella categoria "patologie dell'età involutiva" sono stati inseriti tutti i disturbi più tipici dell'età avanzata e che oggi sono per lo più di competenza neurologica e geriatrica. Si tratta principalmente di casi di demenza sia tipo Alzheimer sia vascolare, ma anche più semplicemente "demenza senile", "decadimento psichico" e "melanconia involutiva".
Per "altro" si intendono: i deceduti durante il periodo d'osservazione, i trasferiti durante il periodo d'osservazione, i ricoverati in osservazione peritale o gli entrati per misure di sicurezza.
I non competenti di ricovero meritano una trattazione a parte
2.2. l. I NON COMPETENTI DI RICOVERO
Per spiegare chi sono i "non competenti di ricovero" bisogna fare riferimento al "Regolamento sui manicomi e gli alienati" già citato in precedenza.
Si legge al capo III articolo 49: "Dopo un periodo di osservazione che deve essere il più breve possibile e non eccedere i quindici giorni, il direttore del manicomio trasmette al procuratore del Re (poi della Repubblica) presso il tribunale del luogo ove ha sede il manicomio stesso, una relazione circa la natura e il grado della malattia, esprimendo il proprio giudizio se il malato si trovi nelle condizioni previste dall'art. 1 della legge, e debba essere quindi trattenuto in un manicomio, ovvero se, trovandosi nelle condizioni indicate al comma 1° dell'art. 6, debba essere trasferito nel reparto speciale o negli Istituti indicati nel detto articolo, o affidato a persona privata, qualora per il suo stato di famiglia non possa essere mantenuto e vigilato a domicilio..."
Questo articolo fissava il termine entro il quale un paziente arrivato in manicomio dovesse rimanere "in osservazione" prima della diagnosi e conseguentemente del pronunciamento in merito al ricovero. Scaduto il termine veniva trattenuto o dimesso per "non competenza di ricovero".
Nella pratica il periodo di osservazione era più lungo; i non competenti venivano infatti quasi tutti dimessi dopo un mese circa di ricovero. Questa eventualità era peraltro prevista dall'articolo, precedentemente citato, che infatti proseguiva con queste parole: "Nei casi eccezionali in cui il direttore non creda di poter emettere il giudizio entro il termine suddetto, ne comunica le ragioni al procuratore de Re (poi della Repubblica), chiedendo una proroga, che non potrà eccedere altri quindici giorni".
E' piuttosto evidente se
si considera il periodo di degenza che quei "casi eccezionali" diventeranno, in
realtà, la prassi. La lunghezza del ricovero dei "non competenti" si aggira
infatti sempre sui venticinque-trenta giorni.![]()
Venivano quindi considerati "non competenti" tutti quei pazienti che, al termine dei giorni di "osservazione", anche se malati, non risultavano pericolosi per sé o per altri e che non erano di pubblico scandalo, come prescritto dalla legge.
Nel caso in cui il paziente fosse stato dimesso come non competente, non veniva trascritta alcuna diagnosi sui registri, ma solo sulla cartella clinica. Per questo motivo è difficile capire chi fossero in realtà i non competenti.
Abbiamo così esaminato un centinaio di cartelle cliniche prese a caso. Da questo esame possiamo rilevare il fatto che i pazienti presentano patologie che si risolvono nel giro di pochi giorni o che non richiedono una permanenza nelle strutture manicomiali.
In particolare per quanto riguarda gli uomini, si riscontrano sostanzialmente episodi di intossicazione acuta da alcol, mentre per le donne si tratta per lo più di episodi di breve durata, di tipo depressivo o somatoforme. Anche se non mancano, per entrambi i sessi, patologie dell'area psicotica. Ci sono poi una minoranza di "casi limite" che tratteremo più diffusamente nel capitolo dedicato ai casi clinici.
In tutti questi casi comunque il pazienti venivano dimessi in quanto la patologia regrediva o migliorava.
2.2.2. GLI UOMINI
I dati relativi alle diagnosi dei pazienti maschi sono raccolti nella tabella 9a secondo i criteri già descritti.
Un primo dato rilevante è l'alta percentuale di non competenti, il 34,57%, il che significa che un terzo dei pazienti entrati in manicomio non erano in condizioni tali da dover essere ricoverati. Questo dato è ancora più interessante se lo si affianca agli altri. Di tutti i 1053 pazienti di sesso maschile esaminati solo il 20,42%, un quinto, presentano una diagnosi per patologie di interesse propriamente psichiatrico.
Un altro 20,89% è di pazienti etilisti, per lo più cronici. Si tratta quindi della "diagnosi" più frequente nella popolazione maschile e ci introduce il problema dell'utilità e del ruolo dei manicomi cui abbiamo già accennato e che riprenderemo nelle conclusioni.
Occorre ricordare che molti altri pazienti con diagnosi diverse da questa presentavano comunque anche disturbi legati al consumo di alcol. Se si considerasse la percentuale di casi in cui in qualche modo compare l'etilismo arriveremmo al 24,41% dei pazienti.
Molto interessante è il dato relativo alle diagnosi degli insufficienti che ci aiuta a sfatare un altro "pregiudizio" che è stato creato sui manicomi. Sono, infatti, questi i pazienti che entravano in manicomio più giovani e che spesso ci rimanevano più a lungo. Bisogna segnalare che molti di questi erano bambini, alcuni dei quali presentavano gravi handicap fisici e psichici, e che venivano abbandonati in tenera età in brefotrofi o in ricoveri come il Cottolengo di Torino e poi trasferiti in manicomio, quando non venivano ricoverati direttamente dalle famiglie nelle strutture psichiatriche.
Fatta eccezione per
alcune diagnosi "dubbie" di pazzia morale, in tutti gli altri casi questi
pazienti presentano diagnosi di gravi ritardi mentali congeniti e acquisiti.![]()
2.2.3. LE DONNE
I dati della popolazione femminile sono raccolti nella tabella 9b.
Anche la popolazione femminile presenta un'alta percentuale di non competenti, il 32,6%. Quello che è interessante è che la percentuale di patologie psichiatriche diagnosticate tra le donne è molto più elevata: arriviamo al 38,53%. Non siamo in grado di dare una spiegazione sicura di questo fenomeno. Ricordiamo, però, che i due Ospedali, pur facendo capo alla stessa amministrazione, erano, di fatto, due strutture ben distinte e quindi possiamo immaginare con criteri diagnostici e zelo professionale ben diversi.
Altre spiegazioni possono essere sicuramente il fatto che, come detto, la popolazione femminile era per lo più relegata in casa e quindi non efficace dal punto di vista produttivo.
La spiegazione che però ci sembra più plausibile fa riferimento alle diagnosi.
Come abbiamo visto, infatti, tra gli uomini prevalgono gli etilisti che, esclusi pochi casi, possono essere dimessi in breve tempo e quindi spesso risultano non competenti oppure sono stati inseriti nella categoria relativa all'alcolismo.
Tra le donne, al contrario, è più frequente il riscontro diagnostico di patologie dell'area dei disturbi dell'umore che sono considerati tra i disturbi psichiatrici.
L'altro dato molto interessante è il 15,7% di pazienti che presentano diagnosi di disturbi dell'età involutiva.
Questo dato si accosta a quello già discusso relativo allo spostamento verso l'alto dell'età media della popolazione femminile rispetto a quella maschile che, come abbiamo visto prima, presenta una più alta percentuale di pazienti in giovane età.
Per molti di questi pazienti anziani possiamo ricostruire una storia simile a quella già vista per i bambini. Venivano ricoverati in strutture come case di riposo o ospizi come l`Ospizio per i poveri vecchi" di corso Unione Sovietica a Torino, e, quando non erano più gestibili da un punto di vista comportamentale per il deterioramento psichico, venivano trasferiti in manicomio. Altri invece venivano fatti ricoverare dai parenti che li avevano in cura in casa.
2.2.4. CONSIDERAZIONI GENERALI
Come detto i pazienti che afferivano al manicomio erano i più diversi. Le diagnosi erano spesso superficiali e sommarie quando non erano vere e proprie "trovate accademiche". E' chiaro che la causa principale di questo atteggiamento è dovuta alla mancanza di mezzi tecnici e teorici, ma ci sono anche problemi di tipo gestionale. Come abbiamo segnalato il personale sanitario era estremamente scarso in confronto alla moltitudine dei pazienti. Si capisce quindi che l'interesse diagnostico fosse innanzitutto rivolto a separare i "tranquilli" dai "furiosi". Un criterio quindi dettato dalla necessità di creare dei reparti il più possibile omogenei e tali da poter essere gestiti con risorse limitate. Per questo motivo, tra l'altro, sono nati reparti, come il già citato 21°, che incutevano timore al solo nominarli e che spesso venivano usati come minaccia per i pazienti più riottosi.
Su questa base si può inserire, forse, un certo interesse accademico che fa nascere diagnosi molto particolareggiate, impreziosite da termini tecnici altisonanti. Per fare alcuni esempi: "bouffèe delirantes" oneirofreniche, oligofrenia con amoralità ed omosessualità, personalità psicopatica (querulo-querulomane), sindrome istero-epilettica post trauma fisico-psichico.
Nel complesso si può riscontrare una maggior cura nella diagnostica dei disturbi della popolazione femminile, le cui diagnosi sono indubbiamente più precise. L'analisi dei casi dei "non competenti" lascia purtroppo aperto l'interrogativo sulle loro condizioni psicopatologiche. Ciò che si evince dall'analisi dei "recidivi" ci sembra confermare, almeno in parte, quanto già detto.


2.3. II PERIODO DI DEGENZA
Un altro luogo comune che spesso colpisce l'immaginario collettivo è l'idea che il manicomio fosse un luogo entrati nel quale era poi impossibile uscire. Esiste l'idea diffusa che le persone venissero "abbandonate" in questi luoghi o che non riuscissero più a "venirne fuori".
Come si evince dalle tabelle 10a e 10b questo è decisamente uno stereotipo falso.
Si può notare infatti che il 79,3% degli uomini e il 74,97% delle donne ha trascorso meno di un anno in manicomio. Il 47% circa.dei pazienti uomini e il 45% delle donne addirittura meno di un mese.
In questo numero sono ovviamente compresi i non competenti, esclusi i quali, rimangono comunque il 12,25% degli uomini e il 12,73% delle donne con ricoveri di lunghezza inferiore al mese.
Senza entrare nel merito del tipo di utilità terapeutica che potessero avere, si può tuttavia affermare che la maggior parte dei pazienti aveva ricoveri brevi.
Il numero di pazienti diminuisce poi con l'aumentare dei mesi di ricovero fino all'ultima categoria nella quale abbiamo inserito tutti i pazienti rimasti in manicomio per più di 10 anni (120 mesi).
Sono compresi tra questi anche tutti quelli che sono rimasti fino alla chiusura di Collegno e che sono stati poi inseriti nei vari progetti di deistituzionalizzazione e inseriti per esempio in comunità o alloggi.
Come già accennato, i pazienti lungodegenti sono per lo più anziani non autosufficienti o pazienti con gravi deficit psichici. Persone quindi che difficilmente avrebbero potuto trovare un altro tipo di collocazione. Oltre a questi è indubbio che ci siano stati pazienti cosiddetti "istituzionalizzati", che per vari motivi hanno passato la maggior parte della loro vita all'interno del manicomio.
Per quanto riguarda i pazienti in età scolare è da segnalare che all'interno del manicomio, oltre ad esserci un reparto dedicato ai minori, era in funzione una scuola gestita da suore e che preparava i pazienti a sostenere gli esami di idoneità alle classi elementari che venivano sostenuti alla presenza di una commissione esterna di insegnanti.
I pazienti maggiorenni ricoverati a Collegno, e, per così dire, "abili al lavoro" erano inseriti invece nei vari laboratori della struttura o impiegati in attività agricole.
Nel manicomio di via Giulio invece "Molte delle nostre malate... spesso spontaneamente e senza alcuna retribuzione, si mettevano a lavorare; chi aiutava le infermiere a pulire il reparto, a rifare i letti, a portare dalle cucine i grossi recipienti dei pasti, a lavare i piatti; c'era chi imboccava le malate che non erano in grado di farlo e chi si metteva a lavorare a maglia o a ricamare, talvolta con tale abilità che alcuni importanti negozi della città portavano del lavoro che veniva pagato; queste malate potevano così permettersi di comprarsi del caffè, una saponetta, qualche capo di biancheria intima: l'atmosfera era quella di una grande famiglia, nella quale ognuna trovava la sua collocazione".
Queste parole di Gustavo Gamna, tratte dal suo libro "Anch'io so giocare a dama", per anni medico all'interno del manicomio di via Giulio e poi direttore di Collegno, ci introducono ad un grosso problema non solo scientifico ma anche di coscienza, l'aspetto terapeutico.
In conclusione a quanto descritto in questo paragrafo, posso aggiungere che incrociando i dati relativi alla lunghezza del ricovero e quelli relativi alla diagnosi, emerge piuttosto evidente il dato che ad avere i ricoveri più lunghi sono i pazienti non autosufficienti. Pazienti questi che si dimostrerebbero un carico eccessivo, sia in termini economici che in termini di tempo, pazienti la cui cura veniva delegata alle uniche strutture in grado, a quel tempo, di provvedere.
Si tratta quindi di persone non "rinchiuse" in manicomio ma "dimenticate" in manicomio.


2.4. LE TERAPIE
Parlare di terapie in questo periodo storico ci porta a parlare di vicende molto delicate, in bilico tra scienza e coscienza. E' inutile quindi cercare di affrontare problematiche che ancora oggi sono argomento di aspro dibattito in sedi scientifiche decisamente più qualificate di questa.
Ci limiteremo, in questo lavoro, a segnalare le scarse notizie in nostro possesso.
E' difficile ricostruire le "storie" terapeutiche dei vari pazienti, essendo molto scarse le notizie che ci forniscono le cartelle cliniche.
Sappiamo, per certo, che a Collegno in quegli anni si faceva largo uso dell'elettroshock, della narcoanalisi e del coma insulinico. Pratiche che, a detta di chi le somministrava, davano, in alcuni casi, "brillanti risultati".
Lo spettro dei farmaci, come abbiamo già avuto modo di segnalare più volte, era decisamente ridotto. E' infatti in questi anni che cominciano ad essere introdotte, prima negli Stati Uniti e poi in Europa, sostanze come la Clorpromazina (1952), l'Aloperidolo (1958), i Triciclici e gli IMAO (1958), il Clordiazepossido (1960).
Tutti questi medicinali, in Italia, entreranno nella pratica clinica qualche anno più tardi.
Gli interventi di tipo "psicoterapeutico" erano lasciati, nel bene e nel male, all'iniziativa o all'interesse del singolo medico e condotti spesso in opposizione alle "normali procedure" come ci può testimoniare il già citato Gustavo Gamna: "Maria Luisa mi segue dappertutto, con grande scandalo delle infermiere e delle suore".
Queste iniziative si svolgevano, per altri versi, nel più completo disinteresse da parte di colleghi e primari, infatti il racconto di Gamna prosegue: "Per mia fortuna il primario del reparto in cui è degente è un uomo di larghe vedute, anzi a dire il vero non gli importa nulla delle sue malate, non entra quasi mai nei cameroni dell'ospedale e manda la moglie, che sempre l'accompagna, a firmare i registri; mi lascia fare, forse nemmeno se ne accorge".
Atteggiamenti, come si può vedere, profondamente diversi; tali da non poterci permettere una ricostruzione sufficientemente credibile delle "tecniche" e dei protocolli terapeutici.
Un'altra procedura "terapeutica" ampiamente diffusa era la contenzione. Anche in questo caso non si vuole aprire una discussione in merito all'utilità di questa pratica. Riportiamo, in questa sede, l'articolo 60 del "Regolamento" che tratta il problema della contenzione fisica: "Nei manicomi debbono essere aboliti o ridotti ai casi assolutamente eccezionali i mezzi di coercizione degli infermi e non possono essere usati se non con l'autorizzazione scritta del direttore o di un medico dell'istituto.
Tale autorizzazione deve indicare la natura e la durata del mezzo di coercizione [. . . ) L'uso dei mezzi di coercizione è vietato nella cura in case private..."
Come si può notare norme
molto rigide che però, molto spesso, potevano essere ignorate portando a quei
casi di "soprusi" che abbondano in letteratura.![]()
Non dimentichiamoci che la gestione dei reparti era affidata per la gran parte della giornata a pochi infermieri che avevano come unica formazione la propria esperienza e come unica risorsa la propria prestanza fisica.
LE DIMISSIONI
3.1. LA FINE DEL RICOVERO
Tutti i dati relativi alla fine del ricovero sono inseriti nelle tabelle 11a e 11b.
Come si può notare esiste una differenza tra la popolazione maschile e quella femminile abbastanza contenuta, differenza che fa riferimento, per altro, ad argomenti già trattati in precedenza parlando dei non competenti di ricovero e della diversa distribuzione delle popolazioni in rapporto all'età. Come avremo modo di vedere nel prossimo paragrafo, infatti, i pazienti deceduti sono quasi tutti pazienti anziani.
Per quanto riguarda i pazienti trasferiti, ricordiamo quanto detto a proposito delle tabelle 3a e 3b che si riferiscono al luogo di residenza. Una volta ricoverato un paziente proveniente da una zona diversa da quella di competenza, questo poteva essere trasferito ai sensi dell'articolo 73 del regolamento: "Ciascuna Provincia è obbligata a provvedere al ricovero di tutti gli alienati che si trovino nel territorio rispettivo, benché appartenenti ad altre provincie.
In tali casi sempreché un alienato, per ragioni urgenti di ordine o moralità pubblica, venga ricoverato in un manicomio diverso da quello di cui si avvale la Provincia alla quale incombe la spesa del mantenimento di esso, la Provincia medesima è tenuta a rimborsare, a quella che le ha anticipate, le spese relative, ma può far trasferire, a sue spese, nel proprio manicomio, l'alienato, purché questi sia in condizioni di salute tali da poter sopportare il viaggio".
Come si vede si tratta per lo più di un problema di tipo economico.
E' curioso notare che mancano, almeno nell'ambito dei pazienti che abbiamo studiato, casi di evasione nella popolazione femminile.
Il motivo di questo fenomeno si può immaginare sia legato intanto alla diversa disposizione dei due Ospedali, Collegno in aperta campagna e via Giulio in mezzo alla città, al diverso controllo che si poteva esercitare in queste strutture, l'una molto grande e dispersiva e l'altra decisamente più contenuta negli spazi, infine alla probabile minor predisposizione delle pazienti di sesso femminile nei confronti di una eventuale fuga.
In oltre sono registrate nei verbali delle riunione degli amministratori continue lamentele per lo stato di degrado in cui si trovavano le mura perimetrali di Collegno, piene di fessure attraverso le quali, a quanto si legge, era molto facile fuggire. Riprendendo quanto detto in precedenza, ricordiamo che esistevano diverse modalità di dimissioni. Queste derivavano da due diverse concezioni delle dimissioni.
Il paziente infatti poteva essere dimesso come guarito ma anche se non lo era.
Nel primo caso si constatava la regressione della patologia ed il paziente era dimesso in via definitiva come "guarito". E' bene segnalare che il numero di questi casi è estremamente ridotto.
Nell'altro caso si segnalava
la remissione della sintomatologia ed il paziente poteva essere dimesso "in via
di esperimento" ed essere affidato a parenti o terzi, oppure essere dimesso per
"cura in famiglia" qualora questa ne avesse fatto richiesta. La famiglia, per
altro, in questo caso riceveva anche un supporto economico per le spese.![]()
I non competenti, come già descritto, venivano dimessi al termine del periodo di osservazione, e quindi non erano mai a tutti gli effetti "ricoverati". Per questo motivo non veniva segnalata la diagnosi. Per la gran parte di questi pazienti le condizioni del ricovero erano tali da permettere una veloce dimissione. In altri casi si trattava di persone che non potevano essere collocate in altri luoghi ma che non avevano ragione di essere ricoverate in manicomio, basti pensare agli alcolisti.
Esistono anche alcuni casi di pazienti che chiedevano il ricovero perché non sapevano altrimenti dove andare.


3.2. I DECESSI
I dati inseriti nelle tabelle 12a e 12b, si riferiscono alle cause di decesso riscontrate nei pazienti entrati nel mese di giugno di ogni anno considerato.
Nell'analisi dei referti autoptici abbiamo riscontrato una certa discrepanza nella descrizione delle cause. Questo fenomeno è da attribuire principalmente al fatto che non esisteva un vero e proprio servizio di anatomia patologica all'interno del manicomio. Le autopsie erano condotte da medici "esterni" e qualche volta, specie in passato, erano gli stessi psichiatri a condurle.
Nel complesso bisogna dire che le cause di decesso registrate sono spesso superficiali, qualche volta addirittura assurde. Il più delle volte vengono scambiate le cause iniziali con quelle intermedie e quelle finali.
Ne risulta così un quadro molto eterogeneo e spesso di difficile interpretazione.
Per evitare di entrare in un dibattito che riguarda più l'anatomia patologica che la psichiatria si è preferito "sorvolare" su tutte le imprecisioni, cercando nei vari referti, e assumendo come motivo del decesso, la causa che verosimilmente può essere considerata quella principale anche se non si tratta di quella finale.
Sono state, pertanto, prese in considerazione sei diverse cause di decesso:
cause cardiocircolatorie, cause respiratorie (compresa la tubercolosi), patologie neoplastiche (compresa la sola cachessia senza indicazione del tumore primitivo), marasma senile, suicidio, altre cause.
Come abbiamo già visto, nei quattordici anni della nostra ricerca, ci furono 129 decessi nella popolazione maschile e 153 in quella femminile, pari al 12,25% e al 16,79%.
Come si può notare la percentuale è più alta per la popolazione femminile che però, come abbiamo già detto, era sicuramente più anziana di quella maschile.
La voce principale è quella delle cause cardiocircolatorie, 45,74% per gli uomini e 49,02% delle donne. Fanno riferimento a questa categoria anche gli incidenti cerebrovascolari, l'infarto e le altre patologie del sistema cardiovascolare.
La seconda causa di morte,
per frequenza, rientra nel gruppo delle patologie respiratorie, si tratta
principalmente di polmoniti e broncopolmoniti, mentre la tubercolosi riguarda
soltanto una piccola parte di pazienti.![]()
Per quanto riguarda le patologie neoplastiche abbiamo una certa differenza tra popolazione maschile e femminile. Gli uomini presentano tumori dell'apparato respiratorio, laringe o polmoni, le donne tumori a carico dell'apparato digerente tranne in un caso di tumore ovarico.
Per quanto riguarda il "marasma senile", si presume che venisse utilizzato come causa di decesso nei casi di pazienti anziani in cui le condizioni erano tali da non poter far risalire la causa del decesso a nessuna patologia in particolare e in tutti quei casi in cui in decadimento fisico prendeva il sopravvento.
La voce suicidio manca nella tabella relativa alle donne. Non ci sono infatti notizie relative, almeno nei mesi da noi analizzati, ad atti anticonservativi. La ragione di questo motivo si può forse ricercare in quanto detto già in precedenza a proposito delle evasioni riguardo ad esempio al controllo.
I due casi di suicidio sono peraltro molto differenti tra loro: nel primo caso, nel 1953, si tratta di un paziente entrato a 22 anni con diagnosi di "sindrome neuropsicastenica" morto dopo 3 anni e 5 mesi di ricovero; nel secondo caso, nel 1962, si tratta di un paziente di 51 "alcolista cronico" morto dopo 2 mesi di ricovero. In entrambi i casi si tratta di morte per asfissia da impiccagione.
Nella voce "altre" sono comprese tutte quelle cause di decesso che non potevano essere comprese nelle altre voci. Si tratta di cause iniziali che fanno riferimento per lo più a patologie infettive, a patologie legate all'etilismo o a crisi epilettiche. Interessante da segnalare il caso di una donna morta nel 1956 per "tifo". Curioso invece il caso di un uomo morto per "amenza acuta" nel 1954.
Esiste un altro "mito" sui manicomi che vuole i malati percossi o lasciati a morire di stenti. Non ci sono elementi sicuri per chiarire se questi referti autoptici servano per "coprire" altre cause di decesso. Certo in molti casi si tratta di indicazioni molto superficiali.
Vogliamo inoltre puntualizzare alcuni dati che siamo riusciti a ricavare da questo studio.
Un primo elemento che ci
sembra importante rilevare è legato all'età dei pazienti deceduti: 13 pazienti
uomini, il 10,07%, e 7 pazienti donne, il 4,57%, sono morti prima dei 40 anni.
La maggior parte di questi peraltro è morta di polmonite.![]()
Una altro dato importante è riferito al periodo di degenza precedente il decesso: 46 uomini, il 35,66%, e 33 donne, 21,57%, sono deceduti entro il primo mese di ricovero. Il numero sale notevolmente se si prende in considerazione i primi dodici mesi di ricovero: 79 uomini, il 61,24%, e 66 donne, i143,14%.
Questo dato era fatto marcatamente rilevare nei riepiloghi annuali che la direzione dei manicomi redigeva ogni fine anno: "Ciò dimostra chiaramente in quali gravi condizioni ci vengono inviati alcuni ammalati".
Si tratta in effetti di dati piuttosto eclatanti che potrebbero far pensare anche ad una certa imperizia o superficialità da parte degli psichiatri nel campo della medicina generale.
D'altra parte è presumibilmente vero che molti pazienti arrivassero già in condizioni critiche in manicomio.
I dati rappresentati nel grafico 27 sono relativi alla popolazione generale del Piemonte e della Valle d'Aosta contenuti nel censimento del 1961.
E' chiaramente problematico paragonare due popolazioni così diverse per questo tipo di dati. Innanzi tutto alcune patologie mancano nel modo più assoluto nella popolazione psichiatrica, e questo è perfettamente comprensibile. Da questo si capisce come il valore della categoria "altre" sia così profondamente differente.
Occorre innanzi tutto dire
che i dati sono difficilmente comparabili non avendo noi preso in considerazione
la popolazione di un anno ma nel corso di quattordici e nel solo mese di giugno.
In oltre i nostri dati si riferiscono all'inizio del ricovero e non alla fine.![]()
Comunque ci sembra interessante rilevare un dato su tutti: la grande differenza tra le due popolazioni per la voce "cause neoplastiche". II dato della popolazione generale fa riferimento sia agli uomini che alle donne ma resta pur sempre molto differente da quello della popolazione manicomiale.
Nella voce "cause violente" sono inserite tutte le morti violente e quindi non solo i suicidi. Non siamo in grado di rilevare il dato relativo ai suicidi nella popolazione del nostro bacino d'utenza. Possiamo però fornire quello sui dati nazionali che è dello 0,6%, e quindi non molto lontano da quello da noi rilevato.
Da quanto emerso, fatta eccezione per le già citate cause neoplastiche, ci sembra che la popolazione manicomiale non sia molto differente da quella generale per quello che riguarda le cause di decesso. Bisogna tenere presente, per spiegare gli scarti tra i vari valori, che i pazienti manicomiali erano, come abbiamo più volte ripetuto, decisamente più vecchi rispetto alla media della popolazione generale. In oltre "certe" patologie sono assolutamente e comprensibilmente estranee alla popolazione manicomiale.



LE STORIE
QUANDO UNA MEDAGLIA HA PIU' DI DUE FACCE
Ci sembra utile ed interessante aggiungere a quanto fin qui esposto, un capitolo riservato alle "storie" dei pazienti che sono stati ricoverati, nei vari manicomi torinesi, in questi anni.
La decisione di inserire questo capitolo deriva dalla consapevolezza che non si può parlare di manicomi dal solo punto di vista epidemiologico, prescindendo da quello che è l'aspetto più "umano" di questa storia.
Dalla lettura delle cartelle cliniche sono emerse alcune storie che ci sembrava importante raccontare; storie che aiutano a capire meglio quale sia stata la funzione dei manicomi e quale l'uso, a volte improprio, che di essi è stato fatto.
Dei quasi duemila pazienti che abbiamo incontrato in questo studio, ne abbiamo selezionati 130 che reputavamo avere delle "storie cliniche" interessanti.
Per ovvi problemi di spazio abbiamo fatto una ulteriore cernita.
Abbiamo quindi scelto tredici pazienti che ci sembravano avere avuto delle vicissitudini particolarmente significative.
Ci preme segnalare che le vicende che abbiamo deciso di non raccontare rientrano in quella che può essere la "normalità" della pratica clinica attuale.
Non abbiamo infatti incontrato notizie di episodi "strani" tali da far pensare che ci siano stati particolari "soprusi" o vicende oscure. E' utile ricordare, però, che le nostre notizie derivano dalle sole cartelle cliniche che erano redatte da quegli stessi medici che avrebbero potuto essere coinvolti in eventuali episodi "dubbi".
Abbiamo quindi deciso di
concentrarci su quelle vicende che potevano chiarire alcuni degli aspetti che
abbiamo fin qui analizzato. Ci siamo imbattuti anche in alcuni "casi limite" che
ci è sembrato doveroso riportare.![]()
Le varie storie cliniche verranno riportate separatamente le une dalle altre cercando di lasciare il più possibile la parola ai testi originali, e intervenendo solo in quei casi in cui si è ritenuto di dover riassumere vicende altrimenti più lunghe da raccontare e di scarso interesse in questa sede, o in cui si è reso necessario un chiarimento. E' evidente che queste vicende, alcune in particolare, non possono non coinvolgerci umanamente ma, è questa è una delle difficoltà che contraddistinguono questa ricerca, ci è sembrato necessario mantenere un certo distacco. In oltre è utile ricordare che le cartelle cliniche sono già di per se "interpretate" da chi le ha scritte.
LE CARTELLE CLINICHE
Le cartelle cliniche, così come le abbiamo trovate noi, sono raccolte in ordine alfabetico secondo l'anno di uscita del paziente. All'interno della cartella, sono raccolte, oltre a tutte le documentazioni necessarie o intervenute durante il ricovero, anche tutte le cartelle precedenti, così da rendere molto agevole la ricostruzione della "storia" clinica del paziente.
Le annotazioni da parte del personale medico non erano giornaliere. Venivano infatti segnalati solo gli avvenimenti più importanti per il paziente e comunque sempre in modo telegrafico.
Ecco quindi che vengono annotate eventuali vaccinazioni, esami, terapie o incontri con i parenti, i trasferimenti di reparto o di Ospedale. Altresì erano annotati eventuali cambiamenti dello stato di salute, la partecipazione alle più svariate attività lavorative, le note sulla disciplina e le dimissioni.
All'interno della cartella era poi inserita tutta la documentazione relativa al paziente, come lettere da e per il tribunale, in caso di perizie, la corrispondenza con vari istituti e tutto quanto riguardava le pratiche per la pensione. Per i pazienti trattati con terapia elettroconvulsivante veniva anche conservata la liberatoria. In alcuni casi, non sappiamo se fosse pratica comune, veniva anche conservata la corrispondenza personale del paziente da e per l'esterno.
Nel complesso l'ordine e la chiarezza con cui venivano compilate e conservate le cartelle, rendono estremamente agevole la consultazione, riservando come unica difficoltà, manco a dirlo, l'interpretazione della calligrafia dei vari medici.
Un grande aiuto viene poi dalla consultazione delle "pandette" e delle "pandettine". Le prime sono delle cartelle archiviate in ordine alfabetico dove sono raccolti, in modo estremamente schematico, i dati relativi ai vari ricoveri del paziente. Su questi fogli di cartoncino si trovano, oltre ai dati anagrafici, le date degli ingressi e delle uscite, le diagnosi e il luogo del ricovero.
Le pandettine invece sono la versione più sintetica delle pandette. Sono dei cartoncini di dimensioni ridotte su cui sono annotati solo il nome e il cognome del paziente e dei suoi genitori, la data di nascita e le sole date degli ingressi e delle uscite con le relative matricole.
E' evidente che l'utilizzo di questo materiale si è rivelato fondamentale per ricostruire le vicende di tutti quei pazienti che sono stati ricoverati più di una volta.
C. S.
C. S. nasce in un piccolo paese del cagliaritano nel 1918. Si trasferisce in Piemonte in cerca di lavoro dopo la seconda guerra mondiale. A1 suo carattere già schivo si aggiungono la scarsa conoscenza della lingua italiana e del dialetto piemontese facendone un introverso e un emarginato. C. S. lavora in fabbrica e viene descritto come un buon lavoratore anche se sempre isolato e taciturno. Proprio per questo suo carattere è fatto oggetto, da parte dei colleghi, di pesanti scherzi e burle che si ripetono quotidianamente. Nonostante i suoi compagni neghino o cerchino di ridimensionare gli episodi C.S. parlerà ai suoi superiori di questi scherzi ma non si conoscono eventuali provvedimenti.
Un giorno C. S., esasperato, decide di farsi giustizia da solo e, procuratosi non si sa come un fucile, apre il fuoco ferendo, per fortuna sua in modo non grave, tre dei suoi compagni di lavoro.
Viene immediatamente arrestato e il Magistrato dispone una perizia psichiatrica. Arriva così a Collegno dove rimarrà per 8 mesi. Qui si comporta in modo esemplare, appare tranquillo e quasi sollevato dal cambiamento di compagnia.
Alla fine del ricovero il medico che lo ha in cura scriverà in cartella: "lieve frenastenia, probabile allucinosi, incapace di intendere e di volere".
Il Giudice lo assolverà per incapacità e ne disporrà il ricovero nell'Ospedale Psichiatrico Giudiziario di Castiglione delle Stiviere per "un periodo non inferiore ai due anni".
F. A.
Abita e lavora in Francia dove è operaio e si batte, per arrotondare, in alcuni incontri di boxe. Nei suoi confronti viene emesso un mandato di cattura internazionale da parte della Gendarmeria francese per "sostituzione di persona e falsa attestazione". F.A. scappa a Torino dove vive senza fissa dimora e senza lavoro ma viene arrestato e inviato a Collegno per una perizia. Dopo due mesi viene trasferito alle carceri di Torino con la diagnosi di "Psicosi Isterica" ma anche con il dubbio da parte del medico che si possa trattare di un "simulatore".
T. M.
T. M. ha quattro anni quando nel 1955 entra a Collegno per la prima volta. Sua madre afferma di non conoscere l'identità del padre. Arriva da un Istituto per l'infanzia della provincia di Bergamo.
All'ingresso in cartella il medico che lo visita scrive: "Presenta grave perturbamento del carattere e dell'intelligenza, per cui commette atti inconsulti pericolosi a sé ed agli altri, che gli sono vicino, cerca di buttarsi dalla finestra, batte con quanto gli capita fra le mani i bambini più piccoli, mangia le proprie feci, cerca in tutti i modi di eludere la sorveglianza del personale dell'Istituto.
Per tale motivo è da considerarsi pericoloso a sé ed agli altri e se ne rende necessario l'urgente ricovero in Ospedale Psichiatrico per la necessaria custodia e cura".
Dopo due mesi viene dimesso come non competente con la seguente diagnosi: "bambino di intelligenza normale, con alterazioni del carattere dovuti a causa ambientale (abbandono, ospedalismo) senza segni di vera malattia mentale".
Viene così riportato in un istituto ma dopo pochi giorni torna a Collegno dove rimane per altri due mesi.
All'uscita, nuovamente come non competente, viene scritto in cartella: "bambino di intelligenza normale, con complesso di abbandono, senza alcun segno di malattia mentale".
B. G.
B.G. è ricoverato a Collegno, dove rimarrà per quasi tre anni, per "psicosi depressiva", quando un giorno arriva una lettera scritta dalla Madre Superiora di un convento della provincia di Vicenza, suo luogo di origine e indirizzata al Direttore di Collegno. Si legge: "...Una nostra Novizia ha un fratello ricoverato presso codesto Ospedale da oltre un anno [... ] Prima di ammettere la Novizia di cui sopra a far parte definitivamente della nostra Religiosa Congregazione [. . . ], il Consiglio Generale del nostro Istituto desidererebbe sapere quale diagnosi venne fatta al suddetto ricoverato[... ]"
Con grande zelo professionale il Direttore risponde il giorno stesso con queste parole: "In risposta alla sua lettera [... ] la informo che il signor B. G., qui ricoverato, è affetto da psicosi depressiva. Non ci risulta che altri in famiglia siasi ammalato di
questa o altre forme mentali. Perciò non possiamo parlare di ereditarietà di tale malattia".
C. V.
C. V. viene inviato a Collegno, con richiesta di perizia psichiatrica, dalla Procura Militare. E' il 1957 e C. V. arriva a Torino da un paesino della provincia di Napoli per svolgere il servizio militare all'età di 22 anni.
E' accusato di tentativo di violenza nei confronti di una sentinella, di disobbedienza e di insubordinazione con violenza. Secondo i verbali avrebbe assalito un caporale che gli impediva di scendere dal camion per imbucare delle lettere durante un trasporto in servizio. Secondo C. V. sarebbe lui la vittima di soprusi ed il caporale lo avrebbe provocato e strattonato.
Al momento del ricovero il paziente non si dimostra collaborativo e si rifiuta di parlare con chiunque.
Viene praticata la narcoanalisi. Nel referto si legge: "Personalità psicopatica, gracile con note isteriche ed anomalia del carattere, nega alcune ore dopo le sue ultime confidenze e torna a vantarsi come un figlio amorevole ed ottimo lavoratore".
Viene assegnato al reparto N° 6. Dopo alcuni giorni in cartella vengono registrate le prime osservazioni: "Sospeso dal lavoro in cucina perché indisciplinato". Qualche giorno dopo viene assegnato ai lavori di giardinaggio ma anche qui verrà sospeso dopo poco. La sua permanenza al 6 viene liquidata con le parole: "E' il classico meridionale trafficone ed infido".
Viene trasferito al reparto N° 14 dove rimarrà fino alla fine del ricovero. Si legge in cartella: "Per ore il paziente si comporta bene, lavora con discreto impegno, non disturba nessuno".
Dopo tre mesi di ricovero viene trasferito all'Ospedale Psichiatrico Giudiziario di Reggio Emilia; in cartella non compare alcuna diagnosi.
B. C.
B. C. entra per la prima volta all'Ospedale Psichiatrico femminile di Torino nel giugno del 1953 a 31 anni. In cartella le prime annotazioni sono queste: "Si è ripetutamente ed intensamente percosso il viso coi pugni ed ha fatto il suo ingresso in ospedale col viso annerito da ecchimosi. Nessuna giustificazione adduce -anche in narcoanalisi- a tale comportamento. Autismo. Fatuità estrema".
Durante questo ricovero riceve la visita dei parenti. Il medico scrive: "Comportamenti autolesivi alla vista della madre (graffia il viso, testa contro il muro) e delirio non strutturato ai colloqui".
Dopo 6 mesi di ricovero viene dimessa per cura in famiglia per miglioramento. La diagnosi è: "demenza precoce (ebefrenica).
Nel giugno del 1956 viene ricoverata una seconda volta per un mese, questa volta la diagnosi è: "psicosi tossica endogena (da esaurimento). Sindrome oligofrenica in esaurita".
Il terzo ricovero nel luglio del 1957 dura 2 mesi, la diagnosi è: "psicosi tossica (da esaurimento). Sindrome eretistica in oligofrenica".
L'ultimo ricovero è del novembre 1959 e durerà 7 mesi. La diagnosi: "alcolismo cronico. Sindrome di eccitamento psicomotorio con reattività violenta in oligofrenica ubriacona".
C. S. M.
C. S. M. ha 41 anni, è sposato e lavora in uno studio legale. Nel 1947 gli viene diagnosticata un'ulcera duodenale che gli provoca atroci dolori addominali che lo tengono sveglio anche la notte. Per placare il dolore comincia ad usare la morfina, diventando così in breve tempo tossicodipendente. Pur riuscendo ad alternare delle fasi senza l'uso dei farmaci, in breve cade nella dipendenza e "Per ottenere il farmaco contrae debiti e vende oggetti di casa: è giunto fino al punto di impiegare il soprabito della madre", come si legge in cartella.
Viene ricoverato per cinque volte nel '47, nel 'S8 due volte e due volte nel 'S9. I suoi ricoveri sono molto brevi, durano del mese ai 5 mesi.
La madre riferisce di lui: "Dopo la guerra rifiutò la laurea di comodo per meriti partigiani e poi non riuscì più perché gli mancarono le possibilità economiche. Nel '48 proprio per tale motivo tentò il suicidio con il gas. In quell'epoca si praticava 4-5 fiale al giorno di Cardiostenol per dormire". "La madre insiste nel dire che fu sempre un ottimo individuo e non sa nulla di truffe né di appropriazioni indebite", racconta anche che il padre non si è mai occupato di lui, e che il fratello è morto fucilato dai fascisti durante la guerra.
La moglie per parte sua afferma che: "è sempre stato un marito affettuoso e un uomo altruista pieno di idealismo. Sessualmente piuttosto freddo".
Nel 1959 al quinto ricovero il paziente, dimesso da tre mesi, nega di aver fatto uso di stupefacenti mentre in cartella sono annotate le parole della sorella e della moglie: "Dopo una settimana ha ripreso l'uso di stupefacenti (cardiostenol). Quando aveva morfina era calmo e affettuoso, quando era senza fiale era nervoso, irritato, reattivo. Negli affari ha combinato un sacco di guai e si è appropriato di somme dovute a clienti. Ha modificato ricette di vari stupefacenti cancellando con la scolorina vecchie ricette e segnando cardiostenolo".
Dopo 5 mesi viene dimesso per permettergli di difendersi nel processo che lo vede imputato con M. G. per falso in ricettari medici. Verrà condannato a 2 anni e 5 mesi di reclusione ed al pagamento di 206.000 lire di multa.
M. G.
M. G. è un medico condotto della provincia di Torino. Viene ricoverato per la prima volta a Collegno nel 1955. In cartella si legge una lettera scritta di suo pugno: "Il sottoscritto M. G. [...] inoltra domanda a codesta Direzione Sanitaria per essere accolto in questa Casa di Cura sentendosi affetto da alcuni disturbi nervosi..."
M. G. si inietta morfina dal 1948 per placare il dolore che gli procurano delle coliche epatiche. Tra il '55 e il '59 viene ricoverato per cinque volte, per brevi periodi di uno o due mesi.
Durante il terzo ricovero il medico scrive in cartella: "Il Dr. In medicina G. M. [...] fin dal 1948 abusa di sostanze stupefacenti (Mefedina, Dolisina). Egli è già stato ricoverato in case di cura private ed in Ospedali Psichiatrici non meno di una decina di volte. A1 momento attuale pratica anche una ventina di iniezioni di Dolisina ogni 24 ore...".
Il suo ultimo ricovero dura fino al marzo del '61 (17 mesi), viene trasferito alle carceri di Torino. Era infatti imputato con C. S. M. in un processo per false prescrizioni mediche. Riconosciuto colpevole è stato condannato a 2 anni e 9 mesi di detenzione e 316.000 lire di multa.
F. I.
F. I. entra al reparto minorenni di Collegno nel 1953 all'età di 9 anni. Nel corso degli anni che vanno dal 1953 al 1960 viene ricoverato un totale di sette volte, intervallando i ricoveri con brevi permanenze a casa. Nel 1959, durante il sesto ricovero, fugge dal manicomio per rifugiarsi a casa della madre nella quale verrà ritrovato il giorno successivo. Riportato a Collegno ci rimarrà ancora per circa nove mesi prima di essere dimesso per l'ultima volta.
All'ammissione del primo ricovero viene scritto in cartella: "[...] Ultimo di 9 figli (più sei aborti spontanei), nato da parto gemellare [il gemello morì subito dopo il parto], distocico (forcipe), ricoverato per due anni [...] per poliomielite di cui guarì perfettamente".
Viene quindi sottoposto ad alcuni test, tra i quali il Rorschach, che daranno come responso: "Età mentale 6 anni scarsi (alcune risposte paralogiche), instabile (irrequietezza psichica più che motoria). Mitomane-sadomasochista" .
Durante il ricovero viene annotato che "in classe non può prestare attenzione perciò disturba i compagni".
Vengono anche riportate delle notizie in merito alla sua situazione famigliare e alla madre che "separata da anni dal marito, convive con un calzolaio (o ciabattino), tenne sempre una condotta scadente (prostituzione); visse in locanda, i figli sono tutti presso parenti, eccettuato I. che vive con la madre ed il suo convivente in una unica camera, in una casa abitata da gente piuttosto sospetta...".
F. I. viene dimesso con la diagnosi di "Dissociale su base ambientale con note degenerative del carattere". Dopo appena quattro mesi viene nuovamente ricoverato. Da questo momento le notizie annotate sulla cartella sono pochissime. Nel 1955 durante il suo quarto ricovero viene scritto: "Il minore F.I. di anni 11 presenta anomalie del carattere e della condotta che non gli permettono di inserirsi nel nostro sistema sociale".
Nel 1959 durante il sesto ricovero, quattro giorni prima della fuga del paziente, il Medico Responsabile del Reparto Minori scrive al Direttore del Manicomio: "...Proviene dalla famiglia. La famiglia è male costituita, il padre da anni non si presenta, la madre e i fratelli tengono contegno irregolare. Il ragazzo all'ingresso presentava: deficit intellettuale lieve, contegno instabile con note antisociali. Durante il ricovero frequentò le scuole e ottenne la licenza elementare [... ] frattanto anche il
contegno andava migliorando. Attualmente presenta: livello intellettuale scarso, età mentale 10 anni, tendenza alla solitudine e all'introiezione, con lievi note di aggressività e di angoscia.
Il contegno però è buono, in ospedale si dimostra disciplinato e tranquillo, ma non socievole. Lavora abbastanza regolarmente dal fornaio. Si mantiene ordinato nella persona e nei rapporti sociali [... ] II ragazzo può stare in una comunità, a condizione di essere sottoposto a disciplina leggera e non opprimente, e avviato ad apprendere un mestiere manuale facile. Deve essere sorvegliato per le sue tendenze all'ozio e avviato al lavoro in collaborazione e alla socializzazione".
Nonostante questo progetto, non viene trovato nessun istituto disposto ad accoglierlo e così F. I. viene dimesso per l'ultima volta ed affidato alla madre.
Z. A.
Z. A. viene ricoverata a Torino al manicomio femminile per la prima volta nel 1937 all'età di 18 anni. Per lei viene richiesta una perizia psichiatrica. Ha tentato di incendiare un fienile. Rimane in Ospedale Psichiatrico per tre mesi e poi viene dimessa con la diagnosi di "demenza precoce (ebefrenia)". Di lei viene scritto in cartella: "vacua, stolida, chiusa, appartata, delirante, allucinata".
Quattro anni dopo, nel 1941, viene nuovamente ricoverata, anche questa volta viene accusata di aver appiccato un incendio ad uno stabile. Questa volta rimane in manicomio per tre anni e due mesi. Nel 1944 esce da via Giulio ma dopo pochi mesi è nuovamente ricoverata, questa volta ci rimane per sei anni e quattro mesi.
All'uscita viene cambiata la diagnosi: "Personalità psicopatica (schizoide). Comportamento autistico, tendenze incendiarie più volte manifestate".
Z. A. viene ricoverata per 26 volte tra il 1937 e il 1964: nel '37, nel '41, nel '44, nel '51, due volte nel '54, 2 volte nel '55, 4 volte nel '56, 2 volte nel '57, 4 volte nel '58, 4 volte nel 'S9, 3 volte nel '60 e l'ultima volta nel 1964.
Viene dimessa come migliorata ed ogni volta rientra dopo poco tempo. Eccettuati i primi due ricoveri richiesti, come abbiamo detto per una perizia psichiatrica, le altre volte entra sempre volontariamente con l'articolo 53.
Viene descritta a volte come "taciturna e irascibile" a volte come "lavoratrice, tranquilla, ordinata".
La cartella non ci fornisce altre notizie se non le puntuali annotazioni di dimissioni e ingressi che si succedono sistematicamente.
Durante l'ultimo ricovero del 1964, grazie alla "legge stralcio", il ricovero viene trasformato definitivamente in "volontario".
Z. A. morirà a Savonera nel 1976 all'età di 57 anni, dopo averne passati 39 in manicomio, per" insufficienza cardio-respiratoria".
C. G.
Nel 1955, all'età di 15 anni, C. G. viene ricoverato una prima volta a Collegno dove rimane per un anno e un mese. La sua diagnosi è: "Stato depressivo in pubertà (psicosi puberale con note depressive e dissociative in soggetto suggestionabile, eredità psicopatica, ambiente sfavorevole, lieve deficit mentale)".
Dopo un mese rientra e viene dimesso dopo tre giorni. L'anno successivo, il 1957, viene ricoverato per tre mesi. Nel marzo del 1958 viene registrato il quarto ricovero che durerà fino al settembre 1961; questa volta viene dimesso con la diagnosi di "Oligofrenia e anomalia del comportamento. Livello mentale subnormale, variabilità di umore, irritabilità, reattività, tara famigliare e triste condizione famigliare".
Nel febbraio 1962 rientra per la quinta volta e rimane 20 mesi. Diagnosi: "Lieve oligofrenia e anomalia del comportamento.
Per dieci anni non si presenta più alla porta di Collegno.
Nel 1972 il sesto ricovero tra agosto e dicembre: "Sindrome depressiva".
Nel 1975, 17 giorni per "Sindrome ansioso-depressiva". Viene ancora ricoverato per cinque giorni nel novembre 1976 con la stessa diagnosi. Nel 1977 viene ricoverato prima per un giorno e poi per un mese. Questa volta viene dimesso come non competente e la diagnosi è "personalità border-line".
L'ultimo ricovero, l'undicesimo, è tra il gennaio ed il febbraio del 1978.
La cartella clinica di C. G. è ricca di informazioni, vengono infatti scritte numerose note in merito alle condizioni del paziente nei vari ricoveri.
In data 28 settembre 1961 si legge: "...Nella vita pratica è sovente insofferente, litigioso, pronto a cambiare lavoro e posto ad ogni piccola contrarietà. Qui in ospedale, in ambiente di disciplina, si comporta bene e lavora. La madre ne chiede la dimissione e pertanto si tenta ancora una volta".
Durante il ricovero del 1972 vengono annotate le seguenti parole: "Il paziente venne dimesso dall'Ospedale Psichiatrico di Collegno dieci anni fa circa con diagnosi di caratteriale. Il padre ha abbandonato da molti anni la famiglia; la madre e la zia vivono in un alloggetto a [... ] non vogliono occuparsi direttamente del congiunto. Così il paziente se ne è andato in giro per il mondo in cerca di fortuna ai margini della società, con degli scarsi meccanismi di difesa. Ha fatto dei lavori saltuari, assistito dal C.LM. e da altri istituti senza risultati apprezzabili negli ultimi anni è andato in Germania, dove ha lavorato come inserviente presso l'esercito americano a [... ] E' rientrato nel marzo 1972. Sistemato in una pensione ha cercato un lavoro, che non ha potuto e saputo tenere essendo privo di alloggio. Nel frattempo si recava di tanto in tanto dalla madre con la quale aveva dei litigi. Non sapendo più cosa fare, né a chi rivolgersi sentendosi stanco, disperato, depresso, senza forza, con turbe cenestopatiche viene chiedendo il ricovero volontario in OR'.
Di seguito il medico che lo ha in cura scrive: "Si propende pertanto per un grave disturbo della personalità di tipo schizoide che colloca il paziente in un quadro borderline".
Durante il settimo ricovero risponde alle domande di un medico: "Alla domanda: perché è stato ricoverato la prima volta risponde: `ero senza soldi, senza mangiare, ho fatto finta di essere mezzo matto'. Alla domanda: perché è stato ricoverato adesso risponde: `Fin da piccolo sono stato abituato al manicomio -fuori non mi trovo- con quella disciplina peggio che in caserma. Ho dovuto scegliere il manicomio, non ce la facevo più a [...]'. Tranquillo, lucido, avvilito per la situazione in cui si trova. Afferma di non aver bisogno di pastiglie: `Ho solo bisogno di trovare un lavoro, nessuno me lo da. Sono uscito dall'ospedale a 22 anni. Ho trovato un lavoro; dopo quindici giorni hanno saputo di Collegno [...] Ho cominciato a bere. Bevevo per paura`.
G. G.
Viene ricoverato per tre volte a Collegno nel 1953 sempre con ordinanza del Medico Direttore (art. 53). Dopo il primo ricovero di aprile viene dimesso come non competente. Si legge: "Sindrome neuropsicastenica con interpretazioni ipocondriache, per ora attenuate. Non così grave attualmente da necessitare il ricovero in O.P."
Nel giugno 1953 rientra in manicomio, . Questa volta viene trattenuto, in cartella si legge: "Sindrome neuropsicastenica con interpretazioni ipocondriache. Tranquillo, di buona indole. Operoso se sollecitato pauroso delle condizioni esterne. Ipersensibile agli stimoli emotivi".
La mattina del 17 novembre del 1955 viene trovato da un infermiere, impiccato alle inferriate di una finestra. Aveva 24 anni.
Il Direttore redige immediatamente il verbale di cui riportiamo alcuni passi.
"G. G. [... ] è stato trovato questa mattina impiccato ad una finestra della sezione.
E' entrato nell'Ospedale di Collegno spontaneamente con 1'Art. 53 del Regolamento sui Manicomi e sugli Alienati. Gravemente sofferente di disturbi neurastenici cercava sollievo ed aiuto per innumerevoli sofferenze nevrosiche che lo tormentavano.
Chiese il ricovero la prima volta il 22.4.53 e rimase con noi per un mese. Fu dimesso come non competente di ricovero[... ] I disturbi si erano attenuati e parve possibile la dimissione.
Rientrò spontaneamente il giorno stesso (23.5.53) ed un mese dopo lo dimettemmo come non competente di ricovero, ma lui stesso volle rientrare perché non si sentiva di vivere in famiglia e nella società ed aveva sempre bisogno di cure mediche. Anamnesi tristissima. Il padre alcolista lo buttò dalla finestra del secondo piano quando aveva cinque anni. Il padre morì poi non si sa se per suicidio o se ucciso dai carabinieri (così dice la nostra cartella).
II nostro G. si mise a fare il meccanico. A 17 anni fu morsicato da un cavallo e ebbe grande spavento. Temeva di essere avvelenato e cominciò a declinare. Consultò mille medici e prese mille medicine senza risultato. [... ]
Venne spontaneamente al nostro Ospedale ed era trattato con molto affetto, incoraggiato sempre a sollevarsi dalla tristezza che lo amareggiava, sempre nei reparti più tranquilli e adibito a leggeri lavori.
Ancora recentemente scrivevo io stesso sul diario clinico: `Viene la mamma a trovarlo e ci ripete la triste anamnesi personale e famigliare. Il G. non è modificato nei suoi sintomi psicastenici, ipocondriaci, cenestopatici. Sta volentieri nell'Ospedale. Buono di indole, mite, infantile, affezionato agli infermieri e riconoscente, non è deficiente intellettualmente'.
Recentemente alquanto migliorato, si era applicato al lavoro in sezione aiutando gli infermieri. Innumerevoli le cure e gli esami fatti, come risulta dalla cartella.
Questo triste evento ha addolorato vivamente medici ed infermieri che sempre si erano prodigati per questo poveretto che riscuoteva tutto l'affetto per la triste vita che sempre aveva condotto.
Poco prima era con gli infermieri aiutandoli nel lavoro. Batteva ancora il cuore quando è stato staccato dal cappio, ma a nulla sono valse tutte le cure intraprese dal medico subito accorso".
B. M.
B. M. viene ricoverata per sei volte tra il 1954 e il 1955 in via Giulio a Torino. Le prime tre volte viene dimessa come non competente con diagnosi: "Limitata originaria con note d'immoralità, ma non pericolosa". Nel quarto ricovero la diagnosi diventa "personalità psicopatica (ipomorale). Limitata originaria con pronunciate tendenze alla prostituzione". Il sesto, e ultimo ricovero, si conclude con la medesima diagnosi ma la paziente viene dimessa per "cura in famiglia".
Nell'ambito dell'anamnesi personale viene annotato: "...Non va d'accordo con i genitori, i quali hanno preferenze per le altre figlie. `Ho dovuto cercarmi un lavoro presso una bottiglieria", dove ha trovato amici; con essi (5 0 6 persone scelte) si trova in casa loro per commercio sessuale, percependo 2-3 mila lire per ogni prestazione".
Iniziano così una serie di "botta e risposta" tra i vari medici che si susseguono alla cura della paziente, e dei quali riportiamo alcuni passi.
9/3/54 "...Tranquilla, orientata, lucida, risponde a tono ragguagliando senza reticenze. Dice che è stata presa dagli agenti della Questura, mentre si recava verso le 22 alla Questura a farsi fare `i documenti' (la tessera di controllo per le prostitute peripatetiche). `L'hanno presa e portata qui e non ne capisce il perché...' In verità, stando così le cose non lo comprendiamo neppure noi...".
31/3/54 "La madre conferma 1'irreducibilità e lo spirito di ribellione in famiglia della paziente, nega l'atteggiamento partigiano dei genitori verso le altre sorelle, come denunciato dalla paziente e riconferma la dissolutezza della figlia, che si da facilmente a uomini diversi".
13/5/54 "Prostituta nata. Lo ammette senza pudori e senza rossori. Mandata a casa vi stette solo sei giorni, poi scomparve e stava in casa di un'amica. Andava con uomini, in massima parte soldati, guadagnando 2000/3000 lire per prestazione. Nelle giornate buone faceva anche 7000/8000 lire. Di solito "lavorava" in prati, e quindi il maltempo di questa inclemente stagione non le è stato molto favorevole. E' stata fermata diverse volte dalla squadra del buon costume, ma se 1'è sempre cavata, pur essendo sprovvista di documenti (che la madre non le lascia in mano sua per cercare di diminuire le sue scappate), perché ha uno zio ch'è in questura, di cui fa il nome tutte le volte ch'è fermata. Non ha mai contratto malattie dei genitali [... ] Ha saltato questo mese [le mestruazioni] e perciò teme di essere incinta. Ha appunto scritto alla madre confidandole il segreto e raccomandando di non dirlo al padre che verrebbe ad ammazzarla di botte. Il padre è carabiniere in pensione. Non sa nemmeno l'eventuale padre del futuro nascituro. Andava con uomini per fare del lusso, per avere del denaro per comperarsi vestiti che la madre le negava [... ] In sezione comportamento correttissimo; e poiché è maggiorenne e la pelle è sua, non si capisce perché le si dovrebbe proibire il suo naturale mestiere..".
28/5/54 "Il Collega ha perfettamente ragione. Se tutte le prostitute nate dovessero trovare ricovero nel nostro ospedale che cosa faremo di esse?"
24/6/54 "Rientra per la quarta volta perché, a detta della paziente, è scappata di casa. Tranquilla, ordinata, pulita. Cosciente, orientata. Laboriosa. La paziente dice che si è data alla prostituzione per comprare con un po' di agiatezza. La madre stessa le disse più di una volta `aggiustati`.
16/8/54 "Rientra per la quinta volta per le solite scappate e chissà quante ne farà ancora! Tranquilla, cosciente, laboriosa. La paziente dice che senza uomini non può stare: questa la causa di dissensi famigliari e relativi ricoveri".
Nel settembre del 1954 viene trasferita perché sospettata di avere una relazione con un uomo all'interno dell'Ospedale.
13/7/55 "Ieri, per la prima volta dopo mesi di ricovero, ha riferito al medico di avere delle perdite vaginali di liquido purulento giallastro, abbastanza abbondanti. Si tratta sicuramente di blenorragia, contratta quando faceva la prostituta [. . . ] E' adesso alquanto mortificata, più per causa della malattia però che per altro".
13/10/56 "Dimessa per cura in famiglia e consegnata al fratello e cognata".
In conclusione riportiamo alcuni passi di una lettera scritta dalla paziente, nel giugno `54 durante il quarto ricovero, e trovata in copia originale nella cartella clinica. Per completezza conserviamo anche gli errori ortografici dell'originale.
"Carissimo G. Eccomi a te con questa mia per farti sapere che io mi trovo qui in Ospedale Psichiatrico in via Giulio N. 22 dunque avrei piacere che tu mi scrivessi due righe almeni mi daresti un solievo al cuore. Pensa G. che i miei genitori non mi vogliono più a casa e cosi mi anno messo qui dentro ed io ho paura che dovro passare tutta la mia gioventù qui dentro Dunque G. ti suplico di interesarti tu se ai qualche conosenza della publica sicurezza almeno potremo vederci.
Caro G. se tu sapessi come sono lunghi i giorni per me qui dentro. Se tu G. ti interesassi ed il Signior Professo lo permette speriama di uscire presto perche qui lo sanno che io non sono ammalata di niente e poi sono maggiorene e credo che se anche che i miei non mi prendono a casa ed io facio la brava spero che il Signor profesore mi permette che un'altra persona si prendesse la risponsabilita mi lasci uscire.
Non ho più altro da dirti aspetto al più presto possibile la risposta e speriamo vada tutto bene tantti saluti e baci tua cugina M. B. gli indirizzi sono questi Ospedale Psichiatrico via Giulio N. 22 sezione 4 Torino scrivimi presto possibile".
LE CONCLUSIONI
5.1. CONSIDERAZIONI CONCLUSIVE
Con i dati sino a qui raccolti siamo in grado di disegnare un quadro, per quanto teorico, di quella che poteva essere la popolazione afferente agli Ospedali Psichiatrici di Torino nei quattordici anni compresi tra il 1952 e il 1965.
Abbiamo visto che, dei quattro ospedali esistenti, Collegno e il ricovero di via Giulio a Torino rappresentano le strutture principali. Qui infatti era ricoverato più dell'86% dei pazienti.
La popolazione maschile e femminile erano numericamente molto simili, nonostante le due strutture fossero molto diverse per dimensioni e capienza.
Abbiamo potuto verificare che le strutture torinesi servivano un bacino d'utenza che comprendeva il Piemonte e la Valle d'Aosta, pur esistendo altri manicomi nel Piemonte Orientale.
Dai dati relativi al luogo di nascita dei pazienti si evince che la popolazione manicomiale ha risentito in modo consistente dei grandi flussi migratori che hanno coinvolto l'Italia Nord-Occidentale in questo periodo storico. In particolare si è osservato un consistente flusso migratorio dalla zona del Polesine e da alcune zone del meridione; dato questo che è di un certo interesse anche dal punto di vista psicopatologico, si pensi al filone dell'etnopsichiatria. Questo dato si discosta, da quello relativo alla popolazione generale censita nel 1961, in particolare per quanto che riguarda gli uomini.
Dall'analisi dell'età dei pazienti all'ingresso abbiamo ricavato una prima distinzione tra la popolazione maschile, tendenzialmente più giovane, e quella femminile, invece più anziana. E' poi emerso il problema dei pazienti minorenni che è stato peraltro trattato più diffusamente nei capitoli relativi alle diagnosi. Abbiamo infatti rilevato più volte che erano, questi, pazienti portatori di patologie dell'area dei ritardi psichici e fisici; dato questo che può spiegare la precocità del ricovero e la lunga durata dello stesso.
Dai dati relativi allo stato civile non si sono ricavate notizie particolarmente interessanti. D'altra parte il raffronto con la popolazione generale ha messo in evidenza che le due popolazioni sono sostanzialmente sovrapponibili se si tiene conto, come abbiamo più volte segnalato, che la popolazione manicomiale era, mediamente, più anziana di quella generale.
Lo studio delle attività lavorative invece ci consente di evidenziare la caratteristica divisione culturale che vede le donne casalinghe e gli uomini lavoratori. Questo dato si sovrappone a quello della popolazione del censimento del 1961, aprendo delle problematiche di tipo sociale che esulano dalla nostra ricerca.
Abbiamo segnalato che con questi soli dati è arduo trovare una correlazione tra attività lavorative e prevalenza delle varie patologie. Bisogna tenere conto, infatti, che presumibilmente i pazienti più abbienti preferivano farsi ricoverare in strutture private.
Il capitolo relativo alle ordinanze ci è servito per evidenziare gli aspetti legali relativi all'ingresso in manicomio e ha messo in luce le diverse modalità dei ricoveri. In
particolare si è ampiamente discusso della possibilità di entrare "volontariamente" in Ospedale Psichiatrico. Questa possibilità fornisce una diversa visione del ricovero, offrendo peraltro lo spunto per rivedere un altro degli "stereotipi" che sono nati sul manicomio.
Il capitolo sulle
diagnosi rappresenta, forse, il capitolo centrale di tutta la ricerca, quello
cui si riferiscono tutti gli altri.![]()
Si è cercato, nonostante le difficoltà, di fare una classificazione la più chiara possibile. Non si è tenuto conto della rilevanza delle varie patologie, quanto piuttosto della presenza di diverse aree disciplinari. Abbiamo così potuto constatare che la popolazione manicomiale era composta da una percentuale relativamente esigua di pazienti psichiatrici.
In questo capitolo si è anche trattato del problema dei "non competenti".
Abbiamo nuovamente evidenziato la discrepanza tra popolazione maschile, più giovane, e femminile, più anziana, evidenziando peraltro le problematiche relative a pazienti minorenni.
Ci è sembrato interessante mettere in rilievo il fatto che il manicomio sia stato utilizzato, per secoli, come "contenitore" delle varie forme di disagio. Questo perché fino alla seconda metà degli anni '60 non si è pensato di creare delle strutture, veramente, alternative.
Esaminando la lunghezza dei periodi di degenza siamo tornati nuovamente sul problema dei minori e dei pazienti geriatrici. Ci siamo accorti che, contrariamente a quanto si crede comunemente, i ricoveri in manicomio erano per lo più molto brevi.
Si è fatta strada l'impressione che in manicomio rimanessero per lunghi periodi solo quei pazienti che, in qualche modo, non avevano altre possibilità. Quelli cioè che, per i motivi più diversi, erano legati al manicomio non solo per l'aspetto terapeutico, ma anche, e forse non esageriamo, per motivi esistenziali.
II capitolo relativo alle terapie si è rivelato il più problematico, soprattutto per chi, come chi scrive e chi ha promosso questo studio, privilegia un approccio psicodinamico alle problematiche psichiatriche. Ci siamo perciò limitati a poche notizie senza entrare nel merito di questioni relative all'effettiva utilità delle varie tecniche. Peraltro non ci siamo neanche preoccupati di indagare che tipo di utilizzo si facesse nelle strutture torinesi delle varie terapie, né i documenti da noi consultati ce lo potrebbero consentire.
Nella trattazione
relativa alla fine del ricovero si è tenuto conto delle diverse modalità di
dimissioni e un discorso particolare è stato riservato ai decessi. Si è
evidenziato in particolare il problema delle condizioni critiche in cui
versavano alcuni pazienti al momento del ricovero.![]()
E' stata in oltre rilevata una certa difficoltà nella comprensione delle cause di decesso dovuta alla superficialità con cui sono stati compilati i referti autoptici.
La consultazione di alcune cartelle cliniche ci ha consentito di fare chiarezza su alcuni episodi in particolare e ci ha permesso di raccontare nello specifico un caso di suicidio.
Nel complesso si è evidenziato un quadro molto complesso la cui analisi difficilmente si può ridurre a questo lavoro di tesi e che, probabilmente, richiederebbe uno studio più approfondito.
Questa analisi è peraltro complicata dalla scarsità di notizie che si possono reperire oltre che dal dubbio relativo all'attendibilità delle fonti.
Ci sembra però che si sia fatta chiarezza relativamente ad alcune problematiche legate ai manicomi. Certamente altri aspetti restano ancora da chiarire, ma siamo convinti di avere trovato nuove e interessanti chiavi di lettura.
Soprattutto, e questo è stato l'aspetto più stimolante della ricerca, sono emersi alcuni aspetti assolutamente contrari a quella che è l'opinione comune sugli Ospedali Psichiatrici.
Crediamo poi che sia stata fondamentale la consultazione delle cartelle cliniche. Consultazione che ci ha permesso di conoscere dall'interno, per quanto possibile, la "vita" dei manicomi.
CONCLUSIONI
Con questa ricerca ho tentato di tracciare un quadro il più possibile esauriente di quello che erano gli "Ospedali Psichiatrici di Torino" tra gli anni 'S0 e gli anni '60. Grazie ai dati che ho raccolto ho potuto constatare che alcuni dei "miti" che si sono creati sui Manicomi possono, quantomeno, essere messi in discussione.
Questa ricerca si è avviata con l'intenzione di chiarire alcuni punti che apparivano inizialmente poco chiari. E' bene ricordare che la letteratura in materia è estremamente carente. La maggior parte dei lavori che sono riuscito a reperire, per altro, riguardano realtà molto diverse da quella italiana, si tratta soprattutto di lavori statunitensi o inglesi.
Anche tra i lavori in cui viene trattata la situazione italiana ci si riferisce ad altre strutture diverse da quelle torinesi.
Tengo a questo punto a fare una precisazione che penso doverosa. Come ricordato, soprattutto nel capitolo relativo alle cartelle cliniche, ci siamo trovati a lavorare con dati e notizie molto precisi ed ordinati. Più volte è sorto il dubbio che ci possano essere state manipolazioni ed omissioni da parte di chi quei documenti ha scritto. E' inutile nascondere che le varie notazioni che si susseguono nelle cartelle sono accomunate da un certo "meccanicismo", quasi si volesse adempiere ad un "pro forma". Per parte mia ho utilizzato ciò che ho trovato senza entrare nel merito delle ragioni di questo atteggiamento.
Fatta questa precisazione mi sembra utile esprimere un parere su quanto mi è riuscito di percepire di questa realtà.
E' molto difficile, per chi si trova nella mia posizione, poter esprimere dei giudizi su una realtà così lontana dalla mia, scarsissima, esperienza clinica e soprattutto dalla mia esperienza umana. Credo però che la realtà manicomiale sia stata per molti anni l'unica possibile soluzione a "certi" problemi. Più volte mi sono chiesto quale altra collocazione potevano trovare "certe" vicende umane. Perché, ad esempio, scopriamo che l'80% dei pazienti ricoverati a Collegno non ha patologie psichiatriche. La colpa, se di colpa si può parlare, non è stata creare i manicomi ma è stata non creare delle "alternative". Così come, sono convinto che la ragione che ha portato alla chiusura dei manicomi sia stata, senza sottovalutare l'importanza delle innovazioni in materia di farmaci, l'aver creato un "qualche cosa" che a questi si è sostituito migliorando la qualità della vita dei pazienti e la qualità del servizio.
Questa mia affermazione si avvale, per altro, dell'illustre parere di Richard Warner e di altri autori che come lui affermano, in contrasto con un'ampia letteratura, che non si può attribuire la chiusura dei manicomi esclusivamente all'introduzione dei neurolettici e degli altri psicofarmaci.
A conferma di quanto sin qui affermato ricordo i risultati che reputo più interessanti tra quelli riportati.
Innanzi tutto l'importanza della diagnosi. Abbiamo appurato che il manicomio era il punto di raccolta del disagio della società. Disagio che non poteva trovare altracollocazione se non la segregazione in strutture assolutamente separate dal tessuto sociale.
L'altro punto importante è stata la possibilità di verificare che è falso lo stereotipo che vede il paziente manicomiale entrare e non uscire più dal manicomio. Non possi amo certo negare che ci siano stati anche casi di vite passate in Ospedale Psichiatrico. Ma abbiamo anche verificato, grazie alle storie raccolte dalle cartelle cliniche, che, in una logica che vede il malato psichiatrico "marchiato" ed emarginato, per molti pazienti il manicomio si configurava come "ultima spiaggia" se non proprio come vera e propria casa.
Credo sia doveroso concludere questa tesi con una citazione di Franco Basaglia che fu tra i più accesi sostenitori non solo della chiusura dei manicomi ma anche del loro superamento e soprattutto del superamento dell'idea di "manicomio": [...] Ma il contenuto dei manicomi, e lo avevamo compreso a Gorizia, non è essenzialmente la follia, lo è raramente; nel momento in cui scoperchiamo i manicomi, scopriamo soprattutto la miseria che contengono e nascondono".
BIBLIOGRAFIA
• V. ANDREOLI, Reinserimento sociale del malato di mente. In Uomo e salute, Vicenza, 1979
• L. ANFOSSO, La legislazione italiana sui manicomi e gli allienati. Torino 1907 • M. BALCONI et al., Disegno di legge sulla tutela della salute mentale e l'assistenza psichiatrica (d.d.l. 13 marzo 1965, n. 2185). Atti parlamentari Camera, IV legislatura, documenti, 1965
• F. BASAGLIA, I matti in ospedale. "la Repubblica", 15 giugno 1978
• F. BASAGLIA, La distruzione dell'Ospedale Psichiatrico come luogo di istituzionalizzazione (mortificazione e libertà dello "spazio chiuso"); considerazioni sul sistema "open door". Annali di Neurologia e Psichiatria, vol. LIX, f. I, 1965
• F. BASAGLIA, Scritti. Giulio Einaudi Editore, Torino, 1982
• F. BASAGLIA (a cura di), L'istituzione negata. Rapporto da un ospedale psichiatrico. Giulio Einaudi Editore, Torino, 1968
• G. S. BONACOSSA, Osservazioni sulla proposta di legge del medico collegiato Bernardino Bertini. Torino, 1849
• H. BRILL, E. PATTON, Analysis of population reduction in New York State mental hospital during the first years of large-scale use of tranquillizing drugs. American Journal of Psychiatry, 40, 4, 258-268
• R. CANOSA, Storia del manicomio in Italia dall'unità ad oggi. Milano 1979
• M. CERAVOLO, Disegno di legge sugli ospedali psichiatrici, la cura e la profilassi delle malattie mentali (d.d.l. 21 dicembre 1951, n. 2437). In Atti del convegno nazionale di studio per la riforma della legislazione psichiatrica. Milano 1956
• J. COMELLES, M. HERNÀEZ, The dilemmas of chronicity: the transition of care policies from the authoritarian state of welfare in Spain. International Journal of Social Psychiatry, 40, 4, 283-295, 1994
• COMMISSIONE MINISTERIALE PER LA RIFORMA PSICHIATRICA, Relazione. Notiziario della amministrazione sanitaria, N° 10, 1969
• F. CREED, B. TOMENSON, P. ANTHONY, M. TRAMNER, Predicting length of stay in psychiatry. Psychological Medicine. 27 (4): 961-6, Jul. 1997
• J. DEKKER, J. PEEN, R. GARDIEN, F. DE JONGHE, W. WIJDENES, Urbanisation and psychiatric admission rates in the Netherlands. International Journal of Social Psychiatry. 43 (4): 235-46, winter 1997
• A. DEL BOCA, Una inchiesta sugli ospedali psichiatrici. Notiziario della amministrazione sanitaria, N° 6, 1966
• J. DEMAY, The past and the future of French psychiatry. International Journal of Mental Health, 16, 69-77, 1987
• B. DE MARIA, Disegno di legge sulla tutela dell'igiene mentale e la cura dei relativi disturbi (d.d.l. S dicembre 1963, n. 803). Bollettino dell'O.M.O.P.L, marzo 1964
• DONNELLY M., The Politics of Mental Health in Italy. Routledge, London, 1992
• P.M. FURLAN (a cura di), La 180 ha vent'anni. Da laboratorio di ideali a rete dei servizi. Ed. P.M. Furlan, Orbassano, 1998
• P.M. FURLAN (a cura di), Psicoterapia e rete dei servizi. Atti del XXXI Congresso Nazionale della Società Italiana di Psicoterapia Medica. Centro Scientifico editore, Torino, 1998
• P.M. FURLAN, M. DESANA, Alcune considerazioni sul fenomeno dell'alcolismo indotto in Ospedale Psichiatrico. Rass. Studi Psic., LXX, 3, 1-9, 1981
• P.M. FURLAN, M. DESANA, M. GARIBOLDI, R. MAROCCHINO, Ipotesi sulla ristrutturazione degli "spazi " in Ospedale Psichiatrico in rapporto alla nuova legislazione. Rass. Studi Psic., LXX, 3, 1981
• P.M. FURLAN, M. DESANA, L. RAVIZZA, P. BAGNIS, C.M. ROULLET, Valutazione sull'uso di psicofarmaci in Ospedale Psichiatrico dopo la legge di riforma psichiatrica. Formazione Psichiatrica, V, 3-4, 61-84, Catania, 1984
• P.M. FURLAN, F. SABBATINI, Tentativi di approccio e reinserimento famigliare di pazienti lungodegenti in via di dimissione. Neuropsichiatria, fasc. 12, 53-57, Genova, 1972
• P.M. FURLAN, R.B. VALENTE, P.G. BATTAGGIA, G. BISACCO, C. MUNIZZA, Analisi dell'organizzazione dell'assistenza psichiatrica di Torino
negli anni 1968-69-70. Boll. A.M.O.P.L, anno IX, N° 3, 59-84, Firenze, giugno 1971
• G. GAMNA, Anch'io so giocare a dama. Ed. Castalia, Torino, 1988
• G. GASCA, Ancora sulla 180. Psichiatria e informazione, N°7 1983
• G. GIOLITTI, Legge N° 36 del 14 febbraio 1904, Disposizioni sui manicomi e sugli alienati. Custodia e cura degli alienati. Gazzetta Ufficiale 22 febbraio 1904 • S. GOODWIN, Quale Politica per la salute mentale? CIC Edizioni Internazionali, Roma, 1999
• W. GRONFEIN, Psychotropic drugs and the origins of deinstitutionalization. Social Problems, 32, 437-454, 1985
• V. HANSEN, E. ARNESEN, B.K. JACOBSEN, Total mortality in people admitted io a psychiatric hospital. British Journal of Psychiatry. 170: 186-90, Feb. 1997
• ISTITUTO GRAMSCI, Atti del convegno di psicologia, psichiatria e rapporti di potere. Roma, 1974
• K. JONES, Asylum and After. Athlone Press, London, 1993
• K. JONES, A. POLETTI, The Italian trasformation of the asylums: a commentary and review. International Journal of Mental Health, 14, 195-212, 1985
• H.I. KAPLAN, B.J. SADOCK, J.A. GREBB, Psichiatria. Manuale di scienze del comportamento e psichiatria clinica. Settima edizione. Centro Scientifico Internazionale, Torino, 1996
• L. MARIOTTI, Disegno di legge sull'assistenza psichiatrica e la sanità mentale (d.d.l. 20 settembre 1967, n. 2420). Notiziario della amministrazione sanitaria, N° 9-10, 1967
• L.R. MOSHER, Italy's revolutionary mental health law: an assessment. American Journal of Psychiatry, 139, 199-203, 1982
• A. J. OLDEIìINKEL, A transition rate model for first admission to psychiatric institutions. Statistics in Medicine. 18 (9): 1111-8, 15 May 1999
• G. PANTOZZI, Storia delle idee e delle leggi psichiatriche. Edizioni Centro Studi Erickson, Trento, 1994
• R. PASTERNAK, A. ROSENWEIG, B. BOOTH, A. FOX, R. MORYCZ, B. MULSANT, R. SWEET, G.S. ZUBENKO, C.F. 3rd REYNOLDS, M.K. SHEAR, Morbidity of homebourzd versus inpatient elderly psychiatric patients. International Psychogeriatrics. 10 (2): 117-25, Jun.1998
• C. PERRIS, D. KEMALI (editors), Focus on Italian Psychiatric Reform. Acta Psychiatrica Scandinavica, 71, Suppl. 316, 1985
• L. PETRANGELI, F. VANNOZZI (a cura di), Nosografia e Transnosografia. Atti del II Congresso Nazionale di Storia della Psichiatria, Siena 21-23 Marzo 1991. Tipografia Senese, Siena, 1992
• PROVINCIA DI VARESE, Atti del convegno sulle realizzazioni e le prospettive in tema di organizzazione unitaria dei servizi psichiatrici. Varese, 1965
• PROVINCIA DI VENEZIA, Atti del convegno su psichiatria e servizio sanitario nazionale. Nuova rassegna di legislazione, dottrina e giurisprudenza, N° 24.. Firenze, 1969
• Regio Decreto 16 agosto 1909, n. 615 (1). Regolamento sui manicomi e gli alienati. Pubblicato nella Gazzetta Ufficiale il 16 setembre 1909, n. 217
• P. SARTESCHI, G.B. CASSANO, M. MAURI, A. PETRACCA, Medical and social consequences of the Italian Psychiatric Care Act of 1978. In M. ROTH, R. BLUGLASS (editors), Uman rights and the law. Cambridge University Press, 1985
• PL. SCAPICCHIO, M. TRABUCCHI (a cura di), 1 servizi psichiatrici nella sanità riformata. Fondazione Smith Kline. Società Editrice Il Mulino, Bologna, 1999
• P.G. STILES, D.P. CULHANE, TR. HADLEY, Old and new: a comparison of state psychiatric hospital. Psychiatric Services. 47 (8): 866-8, Aug. 1996
• F. STOK, La formazione della psichiatria. Roma, 1981
• T. SZASZ, Il mito della malattia mentale. Torino, 1966
• G. TRIBBIOLI (a cura di), Dalla Certosa di Collegno all'Ospedale Psichiatrico. Collegno, 1996
• UNIONE DELLE PROVINCE EMILIANE, Processo al manicomio. Atti del convegno nazionale di psichiatria sociale, Bologna 24-26 aprile 1964. Roma, 1964
• M. VALENTI, S. NECOZIONE, G. BUSELLU, G. BORRELLI, A.R. LEPORE, R. MADONNA, E. ALTOBELLI, A. MATTEI, P. TORCHIO, G. CORRAO, F. DI ORIO, Mortality in psychiatric hospital patients: a cohort analysis of prognostic factors. International Journal of Epidemiology. 26 (6): 1227-35, Dec. 1997
• D. WALSH, Recent trends in mental health care in Ireland. International Journal of Mental Health, 16, 108-117, 1987
• R. WARNER, Schizofrenia e guarigione. Feltrinelli, Milano, 1991
• K. WINDGASSEN, Treatment with neuroleptics: the patient's perspective. Acta Psychiatrica Scandinavica, 86, 405-411, 1992
RINGRAZIAMENTI
Il primo ringraziamento va al Professor Pier Maria Furlan che ha permesso, promosso e stimolato questa ricerca, e che mi ha permesso di "ficcare il naso" nei vari archivi dei manicomi torinesi.
Vorrei poi ringraziare il Dottor Ezio Cristina e il Dottor Ferruccio Stanga che hanno seguito con interesse questo mio lavoro e il Dottor Giorgio Tribbioli che mi ha aiutato a ricostruire la storia dei nostri manicomi.
Un sentito ringraziamento va al Dottor Rocco Luigi Picci, alla signora Anna Pacella e alla Dottoressa Tiziana Rullo che mi hanno fornito a più riprese il supporto in tutti questi anni.
Un grande abbraccio meritano anche mia madre Rita, che è uno stimolantissimo e continuativo tirocinio, e Marialuisa per quanto è riuscita a darmi in questi anni.
Un grazie va anche a tutte le persone che hanno segnato, nel bene e nel male, il corso della mia vita.
Un ringraziamento particolare va a mia nonna Liliana che ha fatto in modo che io arrivassi fin qui.
Infine vorrei ringraziare il Dottor Bruno Paisio, alla cui memoria questa tesi è interamente dedicata, per ciò che è riuscito, nonostante tutto, a trasmettermi.